Periactil en el tratamiento quirúrgico periodontal. Estudio de casos y controles.
INTRODUCCIÓN
Desde el principio de la historia, las enfermedades gingivales y periodontales en sus diversas formas, afectan a la Humanidad. Estudios paleopatológicos han puesto en evidencia que las enfermedades destructivas del periodonto aquejan al hombre primitivo en sus diferentes culturas, por ejemplo en el Antiguo Egipto y en la América Precolombina. La enfermedad periodontal es la más común de todas las enfermedades que se comprueban en los cuerpos embalsamados del antiguo Egipto (Ruffer, M., 1921).
A pesar de la gran cantidad de esfuerzos y avances tecnológicos de nuestra época, la mayoría de los estudios llegan a concluir que el problema no se ha podido resolver (Reich, E., 1998); por lo que se puede afirmar que la enfermedad periodontal constituye una pandemia, pues afecta a personas de todas las edades, en todos los continentes (De la Cruz, Y., comunicación personal, 2000).
La periodontitis es actualmente la principal causa de pérdida de dientes en adultos mayores de 45 años. Además del alto costo que la atención directa de esta patología demanda, puede ocasionar trastornos sistémicos que aún no son suficientemente valorados. Esto magnifica la repercusión que el padecimiento puede tener sobre la salud de los humanos (Feoli, E., comunicación personal, 2000).
Estas razones son las que motivan a investigar una solución efectiva y al alcance de la población, ya que se estima que más del 98% de los costarricenses, mayores de 35 años, presentan algún grado de afección gingival o periodontal (Bermúdez, D., 1999). En tal sentido existe un nuevo producto denominado Periactil® , de reciente producción, que aparentemente actúa en los procesos patológicos periodontales, favoreciendo la cicatrización, la regeneración tisular y el aumento de la barrera de las mucosas ante las infecciones.
Hasta el momento, las observaciones que se han realizado no parten de estudios controlados, aunque las personas que lo utilizan hablan de sus bondades terapéuticas. Por tal motivo el presente estudio se propone efectuar un procedimiento controlado que permita al menos formular una hipótesis que pueda ser sometida a prueba.
El estudio se lleva acabo en la Clínica de Especialidades Odontológicas de la Universidad Latinoamericana de Ciencia y Tecnología (ULACIT), entre los meses de septiembre del 2000 a junio del 2001.
Las experiencias no controladas con Periactil®, apuntan hacia la posibilidad de controlar la periodontitis desde varios ángulos terapéuticos. No solamente el poder bactericida del producto “in vivo” es notable. Su acción abarca tanto a las bacterias Gram+ como Gram-, además de poseer un excepcional poder de reparación epitelial y antiinflamatorio de los tejidos gingivales y del periodonto, que actúa rápidamente y con gran eficacia. La acción terapéutica dirigida a distintos niveles puede significar una gran innovación y una forma de controlar la enfermedad, tanto en episodios agudos como de mantenimiento. El producto Periactil® aparentemente no tiene contraindicaciones, por lo que puede utilizarse por períodos prolongados, como un método complementario de la higiene bucal (Feoli, E., Op. cit).
La estructura clave hacia la cual deben de ser dirigidos los esfuerzos es el ligamento periodontal, debido a que es capaz de sintetizar tres tipos de tejido: cemento, hueso y el colágeno. Si el ligamento tiene este potencial de síntesis, es lógico que se deben hallar medidas que estimulen dichos procesos, como aparentemente lo logra el citado producto. Si se comprueba estas cualidades terapéuticas se tendrían resueltos la mayoría de los problemas periodontales, por lo que la conocida acción regenerativa del medicamento, puede resultar muy valiosa a nivel de dicho ligamento; además parece disminuir la carga bacteriana del mismo mediante una acción quimioterapéutica, que actúa sobre la inflamación, lo cual contrasta con las conductas terapéuticas hasta
ahora conocidas (fuertemente citotóxicas), por lo que más bien tienen el inconveniente de deprimir ese potencial (En URL: http://www.geocities.com/periactil/Proto1.html).
El presente proyecto trata de un estudio experimental de casos y controles, que se organiza en: introducción, antecedentes, hipótesis, variables, marco teórico-conceptual, diseño metodológico, análisis y descripción de resultados, conclusiones y recomendaciones, bibliografía y anexos; pretende verificar la efectividad del Periactil® como agente coadyuvante en la cicatrización del tratamiento periodontal.
- ANTECEDENTES
- Internacionales
Ya desde hace más de tres siglos, se han hecho esfuerzos científicos para tratar y controlar las afecciones del periodonto. Sin embargo, la literatura llega a la conclusión de que a pesar de los connotados adelantos científicos del siglo XX, el control de estas afecciones ha sido deficiente (Reich, E., 1998; United States Institute of Dental Research, 1998).
Según palabras del Dr. Enrique Feoli, el Periactil® nace por accidente en 1992, durante ensayos que se hicieron en los Estados Unidos de Norteamérica para detectar moléculas electroactivas derivadas de sodio, potasio, fósforo, nitrógeno y azufre, con capacidad redox y con la posibilidad de adherirse a superficies que participan en el intercambio de electrones. La reacción se inicia con fuertes ácidos y álcalis que se calientan a temperaturas encima de los 100 grados centígrados. Una explosión de un reactor de laboratorio sobre uno de los investigadores hizo pensar que sufriría lesiones irreversibles. La sorpresa fue que no sufrió lesiones importantes, más que lo referente a la lesión térmica que no superó el segundo grado. Cuando el producto de la reacción se enfrió fue usado en aplacar las lesiones con muy buenos resultados (2000).
Desde entonces se inició la búsqueda incesante de las propiedades curativas del producto, mejorado con la adición de aloe vera y ácido salicílico, en dosis muy pequeñas. En 1995 también el Dr. Enrique Feoli conoce a los inventores y después de largas conversaciones se decide invertir en la ruta de registro del producto en el mundo, iniciándola en Costa Rica y de ahí a los otros de países Latinoamérica, África, Europa, Asia y por último en Estados Unidos y Canadá (Feoli, E., Op. cit.).
Cabe destacar que el presente estudio constituye la primera investigación sistematizada tanto a nivel nacional como internacional en el ámbito de la cavidad oral y específicamente en transtornos gingivales y periodontales.
- Nacionales
En el año de 1995 se realizan los primeros esfuerzos de registro y divulgación en Costa Rica y el 12 de octubre del mismo año se logra el registro en nuestro país. El producto se comercializa en el mercado como coadyuvante de la cicatrización. En el año 2000 se inician los primeros estudios controlados para documentar las notables propiedades y registrarlas, ya que el producto demuestra ser un cicatrizante y antibacteriano poderoso. Existen antecedentes de estudios controlados en animales de experimentación como se observa seguidamente (Feoli, E., Op. cit).
Se realiza un estudio preclínico en cerdos, bajo condiciones controladas, en el Hospital Veterinario de la Universidad Nacional (UNA). Los criterios de homogenización de la muestra en estudio son: 21 cerdos de la misma raza, machos, de dos meses de edad y con un peso de 20 Kgs. al momento de realizar el estudio. En el dorso de los animales, se hacen heridas de 2,5 x 2,5 cms, con un “punch” especial, de manera de provocar siempre una lesión de la misma medida y profundidad. Las muestras quirúrgicas extraídas de cada animal, se fijan para su estudio histológico y se comparan las características de los tejidos. Las tinciones usadas fueron, hematoxilina y eosina, Van-Giesson y Masson (Feoli, E., Arrieta, A., Murillo, J., 1999).
En un segundo momento se divide el total de cerdos en 3 grupos de 7 sujetos cada uno. Las heridas del primer grupo son tratadas con Periactil®, el segundo con
membranas hidrocoloides y el tercero (grupo control), reciben únicamente lavado de las heridas una vez al día, con agua estéril y desionizada. Los dos primeros grupos, reciben el tratamiento según lo recomienda el fabricante. Las biopsias de las reparaciones fueron hechas bajo anestesia general, con un “punch” especial para uso en humanos, el cual obtiene una muestra de 1 mm de diámetro por 3 mm de profundidad, que evita el traumatismo de la misma y cualquier cambio histológico que pueda influir en los resultados. La evaluación de la forma en que evolucionan las heridas es la de tomar medidas y valorar el aspecto clínico de las mismas cada tres días (Ibidem).
La valoración de las cicatrices se lleva a cabo mediante las técnicas conocidas como termografía, ultrasonografía e histología.
Los resultados de las mediciones y la evolución clínica de las heridas se resumen en la figura 1. Como se puede apreciar, no existe diferencia significativa en cuanto a la evolución de las medidas; sin embargo, las reparaciones de Periactil® cicatrizaron a poco menos 12 días; en ese lapso se logra completar la migración del epitelio sobre el tejido de granulación. Las cicatrices evolucionan y reducen el tamaño de 2 cms a 0,5 cms y aumentan el espesor de la reparación. Los sujetos tratados con membranas hidrocoloides completan la epitelización a los 18 días y los sujetos del grupo control a los 15 días.
En la fuente no se registran datos comparativos del tamaño de la cicatriz y el espesor de la reparación; sin embargo se afirma que ésta no evoluciona favorablemente (Feoli, E., Op. cit).
Figura 1: Proceso de cicatrización. Tiempo de epitelización y de evolución clínica de las heridas en los cerdos.
Nota: Las heridas poseen un área inicial promedio de 6,25 cms².
Fuente: Feoli, E., Arrieta, A., Murillo, J., 1999.
En cuanto al primer parámetro, la termografía, se encuentra que las heridas tratadas con Periactil®, se presentan consistentemente más frías, lo que significa que en ese tejido existe menos inflamación y neovascularización (Feoli, E., Arrieta, A., Murillo, J., Op. cit).
Ultrasonográficamente se demuestra que los casos tratados con Periactil®, presentan un mayor espesor de reparación epitelial, densidad y un mejor ordenamiento en la reconstrucción de los planos tisulares, respecto a los controles (Feoli, E., Arrieta, A., Murillo, J., Op. cit). Al examen histológico (tercer parámetro), es evidente una gran diferencia en cuanto a la regeneración epitelial, entre casos tratados con Periactil®, los controles y aquellos tratados con membranas hidrocoloides. Además
en la subdermis es posible notar que existe un gran ordenamiento del tejido conectivo de reparación y gran afluencia de polimorfomucleares (PMNs), a pesar de la presencia de una menor cantidad de vasos sanguíneos. Con el de uso de membranas hidrocoloides, en la cicatriz final persisten extensos focos de infiltración linfocitaria, monocitaria y en algunos casos de necrosis. La cicatrización obtenida denota un prolongamiento anormal de la respuesta inflamatoria e inhibición de la fase proliferativa, con ausencia total de regeneración epitelial, se produce por simple fibrosis (Ibidem).
Es fundamental recalcar la observación de los investigadores acerca de que la cicatrización tan vigorosa de las heridas en los sujetos tratados con Periactil®, produce menos neoangiogénesis, lo cual contradice los conceptos prevalentes en la última mitad de los noventas, que afirman que la presencia de angiogénesis vigorosa, se considera patogénica y de pronóstico adverso. Lo anterior incluye la inflamación crónica y situaciones que inducen condiciones hipóxicas, entre otras. La revisión se llevó a cabo en la Universidad de Goteborg (Suecia), donde se incluyen 165 referencias bibliográficas sobre la angiogénesis y el tema de las medidas tendientes a controlar o estimular el proceso de cicatrización; concluye que ésta conduce más a la moderación que a la acentuación del fenómeno (Feoli, E., Op. cit.).
Por otro lado, los hallazgos del estudio evidencian una regeneración epitelial abundante, a pesar de haber existido afluencia de PMNs, en el caso de los sujetos tratados con Periactil®, lo cual contrasta con la histología de los sujetos tratados con membranas hidrocoloides. Es perfectamente compatible con conceptos recientes en cuanto a las funciones de los aparatos epitelial y endotelial, los cuales funcionan como organismos, autocrinos o paracrinos. Estos aparatos son sensibles a señales de los mediadores FNTα y de acuerdo a éstas, pueden modificar su comportamiento y llegar en los casos de exceso, a dar respuestas patofisiológicas de disfunción, que se traducen en permeabilidad alterada, disfunción mucociliar y disminución de la función de
barrera. Desde hace algún tiempo, era conocido que estas lesiones son más graves de lo que su aspecto macroscópico o histológico parecían indicar, ya que las lesiones histológicas epiteliales y subepiteliales en casos de mucosas inoculadas con rhinovirus, muestran aspecto inofensivo. Sin embargo, estos sujetos desarrollan concentraciones de albúmina 4 a 5 veces, por encima de lo normal poco después de la inoculación en sus secreciones nasales y de 24 a 48 horas después, un fuerte flujo subepitelial de PMNs inflamatorios (En URL http://www.geocities.com/periactil/Periodont.html). La llegada de las células inflamatorias complica y agrava las lesiones, donde se presenta un aumento de la permeabilidad capilar y una disminución de la barrera de la mucosa, lo que ejerce una influencia negativa sobre los mecanismos locales inmunitarios de defensa (Winther, B., et al, 1984). Una variedad de respuestas mucosas y submucosas a potentes mediadores químicos, aparte la inoculación viral, parecen ser responsables del daño desproporcionado que se instaura desde muy temprano (Zareie, M., Derek, M., et a, 1998. Citado por Feoli, E. Op. cit).
Por otro lado, estudios experimentales correlacionan esta respuesta alterada de los tejidos epiteliales con la presencia de monocitos activados por secreciones bacterianas y FNT (Ibidem). La falta del tejido epitelial en presencia de un infiltrado inflamatorio, indica una disfunción del aparato epitelial en los sujetos tratados con las membranas hidrocoloides, debido a señales equivocadas. La sensibilidad del aparato epitelial a las señales es inigualable, por lo que puede provocar situaciones fisiopatológicas e incluso reversar el comportamiento celular (Feoli, E. Op. cit).
En 4 sujetos de los 7 tratados con Periactil®, la afluencia de PMNs al sitio de reparación no influye en el resultado final. Existen estudios que tratan de esclarecer el daño que se produce en órganos transplantados, cuando se reestablece su reperfusión, en los cuales se identifica que las masivas afluencias de PMNs al órgano se correlacionan con daño tisular e insuficiencia del órgano, si se detecta una fuerte
actividad de la mieloperoxidasa. Esto significa, que la simple presencia de PMNs no activa la cascada araquidónica y la síntesis de las proteasas (Kelly, K., et al., 1994).
Son necesarias las tinciones inmunohistoquímicas, a fin de poder perfilar mejor la actividad inflamatoria de los leucocitos, detectados en los cortes histológicos de los sujetos tratados con Periactil®.
El estudio preclínico y los resultados de las observaciones no controladas, rompe con las postulaciones hasta ahora sostenidas. Es lógico que esos conceptos pierdan validez, cuando se induce un proceso de cicatrización regenerativo y no fribrótico, como se da en el proceso normal. No obstante, se desconocen todos los elementos que intervienen en la cicatrización por regeneración exitosa. De manera, visto el hecho que en los casos tratados con Periactil®, 3 de los 7, no completan la regeneración observada en los otros sujetos, por lo que, no se logran identificar las causas explicativas del fenómeno. Esto exige realizar investigaciones sobre los aspectos inmunitarios no contemplados en este trabajo, que puedan esclarecer este hecho (Feoli, E., Op. cit).
Otro estudio realizado en Universidad Nacional (UNA), analiza la posibilidad del Periactil® de incrementar la inmunidad local de una mucosa. Éste se lleva a cabo en endometrio de cerdos, como se describe a continuación.
Se tratan por irrigación con Periactil® los endometrios de 5 hembras en granjas de cría, para observar si se eliminan los problemas de fertilidad subsiguientes al parto. Dos lavados de entrada y de salida, producen efectos beneficiosos en 5 partos y se evitan problemas puerperales, sin necesidad de repetir el tratamiento en cada preñez. Aumentan los productos viables por camada de 9,5 promedio a 11,25 promedio y todas las hembras quedan preñadas de primera intención. El estudio se amplía a 27 sujetos, de los cuales 26, o sea, un 96,3% quedan preñadas al primer intento. Los
mejores promedios de preñez al primer intento sin irrigación de Periactil® andan alrededor de 22% (Meléndez, A., citado por Feoli, E., 1999).
Si bien no se cuenta con datos científicos a la mano que demuestren el comportamiento de las inmunoglobulinas en esas mucosas, es posible hipotetizar en vista de los resultados, que de la aplicación tópica del Periactil® sobre los agentes patógenos, se produce una inducción inmunizadora local debido a los atributos de penetración bien conocidos del producto (coadyuvantes mucosos). Esto refuerza la barrera, permitiendo a la mucosa defenderse eficazmente de ulteriores riesgos patógenos, lo que posibilita obtener camadas hasta de 17 productos 5 veces consecutivas. Es decir, que al disminuir el riesgo de infección aumenta la sobrevida de los productos (En URL: http://www.geocities.com/Periodont.html#nocontrol).
Sin embargo, hace falta realizar más estudios que permitan elaborar una teoría acerca de la acción del medicamento en la respuesta inmunitaria de los sujetos.
La aplicación del medicamento en odontología humana se ha iniciados en los últimos dos años en Costa Rica, aunque de manera no sistemática. Las observaciones con el producto en tratamientos odontológicos se analizan a continuación.
- Otras observaciones no controladas en odontología
Es característico que los pacientes con leves trastornos gingivales, luego de corregir la patología sigan usando Periactil® en forma rutinaria, con lo que presentan una acentuación de la línea mucogingival como se observa en la siguiente figura. La encía adherida (insertada) gana en robustez y se perfila con mayor evidencia, de manera que el surco marginal se destaca con claridad (Feoli, E., Op. cit).
Figura 2: Representación de la línea mucogingival.
Fuente: Bascones, A., 1998, Pág. 3313.
Se han realizado otras observaciones no controladas en el tratamiento de 15 casos de gingivitis, los cuales muestran mejoría notable. En afecciones periodontales, la aplicación de Periactil® hecha por odontólogos, muestra una disminución del grado de movilidad dentaria, y en dos casos, regresión de una periodontitis necrotizante aguda en un período de 14 a 16 semanas. En un par de casos después de tres meses mejora la situación comparativa ósea alveolar, al evaluarla mediante estudio radiológico. Se requieren de estudios controlados para constatar estas observaciones preliminares (En URL http://www.geocities.com/periactil/Periodont.html).
Otros estudios hacen referencia al tratamiento de estomatitis con Periactil®, los cuales evidencian una respuesta satisfactoria de los casos tratados. Un paciente con una ulceración del piso de la boca, empleado del Hospital México, tiene excelente evolución. Las aftas evolucionan satisfactoriamente con el medicamento. Se describe el inconveniente del ardor, que se produce en algunos pacientes en dependencia del tipo de lesión; a pesar de esto, los pacientes en estudio no discontinúan el uso del medicamento y más bien lo mantienen como medicamento de elección por sus resultados (Feoli, E., comunicación personal, 2000).
El producto se ha estudiado en personas que usan prótesis dentales y que se lastiman las estructuras blandas al llevarlas puestas. Con el uso de Periactil® aumentan la «tolerancia» a llevar la prótesis y desaparecen los signos inflamatorios. Ha sido posible observar por lo menos en una decena de casos, que las lesiones producidas por las prótesis dentales, cicatrizan en un período de 3 a 4 días. Igualmente ocurre con los que llevan sujeciones ortodónticas. En los casos estudiados no se ha observado ningún daño al esmalte y todos los tratamientos han sido libres de efectos colaterales sistémicos. Tampoco el producto parece afectar la blancura del esmalte (Ibidem). Además cuando se ha ingerido por accidente el producto, no se ha presentado intoxicación, lo que se demuestra mediante los ensayos de toxicidad que se describen a continuación.
El laboratorio de ensayos biológicos de la Universidad de Costa Rica, realiza dos estudios. El primero, es un ensayo de seguridad del medicamento, en el cual se determina la toxicidad del Periactil®. La observación se realiza durante cuatro semanas, en las que se administra el medicamento vía oral, a ratones de laboratorio. Se utiliza una dosis de 378 mg/Kg, la cual es muy alta y excede por mucho las dosis terapéuticas. La mortalidad observada es del 0 % y ningún animal presenta signos anormales en los parámetros evaluados (Anexos 1 y 2), esto permite concluir que no se observan signos de toxicidad durante el período del ensayo. El segundo ensayo es sobre la dosis letal 50 (DL50). Para lograr una mortalidad del 50 % se emplea 6 178,32 mg/kg, con un grado de libertad de 29 y límites de confianza del 95%. Esto significa que el grado de tolerancia al medicamento es muy alta, lo que habla de una intoxicación nula a dosis terapéuticas (nov., dic., 2000).
- Situación actual del problema
La periodontitis en algún grado de desarrollo, es una enfermedad que afecta a grandes poblaciones. Se puede decir que la mayoría de las personas que la padecen no la tienen controlada (De la Cruz, Y., Op. cit). El uso generalizado de la quimioterapia tópica no ha proporcionado resultados del todo satisfactorios y con antimicrobianos sistémicos, de uso más reducido, se requiere un abordaje repetitivo y vigilante, el cual excluye el beneficio de un régimen de mantenimiento. Este tratamiento es usado solamente por especialistas con actitud conservadora, que se orientan a rescatar las piezas dentales enfermas. En la práctica común, es más frecuente que la solución sea la extracción dentaria. La gran mayoría de los odontólogos (80-85%) prefieren la seguridad de la cirugía de acceso, limpieza y extracción de las piezas sin remedio, como abordaje de primera línea (Pearlman, B., 1993). El 15% a 20% de los pacientes que no responden a esta conducta son entonces tratados con antibióticos. Basta visitar las clínicas odontológicas del país para darse cuenta de la gran cantidad de población edéntula que existe para tomar conciencia de la magnitud del problema. En 1994 estudios en los EUA, en una muestra de 9 686 personas entre 30 y 90 años, se establece por extrapolación de datos, que 105.8 millones de habitantes sufren algún grado de la enfermedad (Alnandar, J., et al. 1988-1994).
En la actualidad, se identifican crecientemente nexos entre el estado de salud de los dientes y la salud en general. Si se deja de considerar el diente como una pieza no relacionada con el resto del organismo, como hasta hace poco ha sido la tendencia en odontología, la categorización sugerida cobra gran significado. La dentadura y sus estructuras adyacentes están tan íntimamente ligadas al resto del organismo y el sistema nervioso central, tanto que puede inclusive, repercute en el estado de salud general. Lo que significa que, la periodontitis y las caries, por ser tan comunes provocan gran cantidad de secuelas (En URL http://www.geocities/periactil/Proto1.html).
- El problema, los objetivos y su justificación
Si se parte de que la periodontitis constituye un problema de salud pública, dada la dimensión de sus consecuencias, la primera, el edentulismo y sus efectos en la salud integral de las personas, es indudable que cualquier esfuerzo que se haga a favor de su disminución y de un tratamiento más efectivo y de bajo costo, justifica la importancia del presente estudio.
Se considera, como se menciona en la introducción del trabajo que la enfermedad periodontal es la primera causa de pérdida de dientes en adultos mayores de 45 años, siendo su atención de un alto costo. Además, puede ocasionar trastornos sistémicos que aún no son suficientemente valorados (Feoli, E., 1999). Más del 98% de los costarricenses, mayores de 35 años, presentan algún grado de afección gingival o periodontal (Bermúdez, D., 1999).
Estas razones son las que motivan a investigar una solución efectiva y al alcance de la población, ya que se estima que el Periactil®, actúa coadyuvando al tratamiento quirúrgico periodontal, al favorecer la cicatrización, la regeneración tisular y el aumento de la barrera de las mucosas ante las infecciones. Al medicamento se le añaden pequeñas cantidades de aloe vera (sábila), la cual es conocida por sus bondades terapéuticas y en los estudios experimentales, se concluye que es inocuo.
Hasta hoy las observaciones que se han realizado en odontología, no son controladas, por lo que es de suma importancia responder mediante un estudio experimental, al siguiente problema:
¿Cuál es el efecto del MaxHeal® en el mejoramiento del cuadro clínico posquirúrgico, en la periodontitis moderada y severa?
Las observaciones no controladas con Periactil®, que hablan del poder bactericida del producto. Su acción abarca tanto a las bacterias Gram+ como Gram-; posee un poder excepcional de reparación del epitelio y antiinflamatorio de los tejidos gingivales y del periodonto, rápido y de gran eficacia, por lo que el Periactil® se constituye en una buena opción para trabajar en pro del mantenimiento de las piezas dentales sanas en boca la mayor cantidad de tiempo posible, además puede convertirse en una nueva alternativa para el tratamiento de los transtornos gingivales y periodontales.
Por tal razón, el estudio parte de los siguientes objetivos:
5.1 OBJETIVOS
5.1.a. Objetivo general
Comprobar experimentalmente los efectos de la acción del Periactil®, en el tratamiento quirúrgico de la periodontitis moderada y severa.
5.2.b. Objetivos específicos
-
- Identificar las características generales y de salud de los grupos en estudio considerando: edad, sexo, antecedentes patológicos personales (APP) y antecedentes patológicos familiares (APF).
- Establecer la correlación entre Periactil® y su efecto en la cicatrización post cirugía periodontal, observados a partir de las siguientes variables: placa dentobacteriana, hemorragia gingival, profundidad de las bolsas periodontales y movilidad dentaria.
- Establecer la correlación entre Periactil® y su efecto en los tejidos periodontales de soporte, mediante la observación radiológica e histológica.
- HIPÓTESIS
Las observaciones no sistemáticas hablan a favor de los grandes beneficios de Periactil® en el tratamiento de las lesiones orales. Sin embargo, este estudio parte del supuesto de que el avance científico tecnológico pone a disposición una alternativa para el tratamiento efectivo de los problemas de la enfermedad periodontal, por lo que se procede a probar la siguiente hipótesis:
El MaxHeal® disminuye el tiempo de cicatrización, la movilidad dental y la profundidad de las bolsas periodontales en el tratamiento quirúrgico de la enfermedad periodontal.
Como se indica en la hipótesis, el Periactil® es la variable independiente, que actúa disminuyendo el tiempo de cicatrización, la movilidad dental y la profundidad de las bolsas periodontales, que son las variables dependientes, como se concreta en el diseño metodológico.
El estudio se realiza en pacientes del Servicio de Periodoncia de la Clínica de especialidades Odontológicas de la ULACIT.
- MARCO TEÓRICO
Los elementos teóricos conceptuales que respaldan la investigación, exigen delimitar los conceptos generales relacionados con la enfermedad periodontal, los aspectos anatómicos del periodonto, el tratamiento de la enfermedad, las técnicas quirúrgicas y los principales elementos del proceso de cicatrización, indispensables para su abordaje; posteriormente es necesario dilucidar los principales aspectos teóricos relacionados con la acción terapéutica del Periactil®.
- Elementos anatómicos que deben ser considerados en la enfermedad periodontal y su abordaje quirúrgico
El periodonto es el tejido de protección, soporte y apoyo de las piezas dentales; se compone de encía, ligamento periodontal, hueso alveolar y cemento. Este último debe ser considerado como una parte del periodonto, porque junto al hueso, sirve de apoyo a las fibras del ligamento periodontal (Newman, M., Carranza, F., 1998).
Este conjunto de tejidos son los encargados de compensar las fuerzas generadas durante la masticación, deglución y fonación (Bascones, A., 1998).
El cirujano dentista está en la obligación de conocer todas estas estructuras, para poder llevar a cabo el abordaje quirúrgico de la enfermedad periodontal sin riesgo. No se debe olvidar que éstas se ven directamente afectadas durante los procesos patológicos que se involucran en dicha enfermedad.
A continuación se describe resumidamente las principales características de dichos tejidos:
- Encía
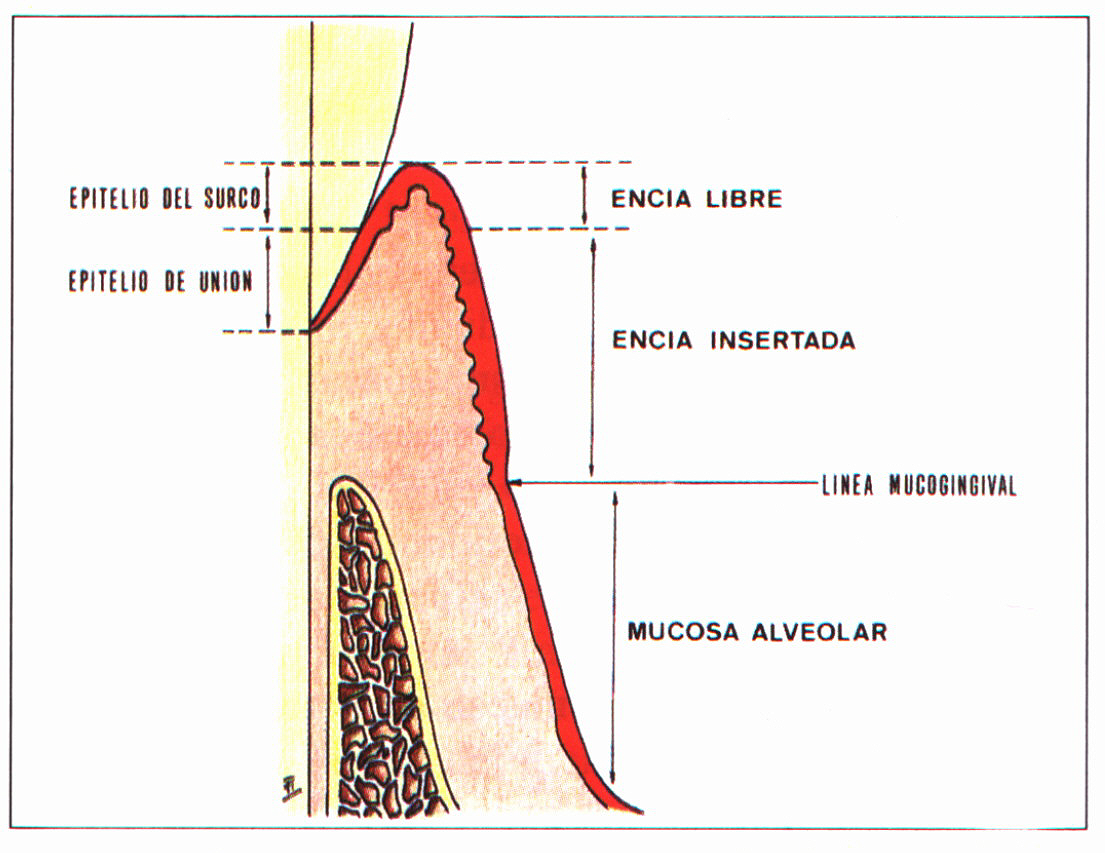
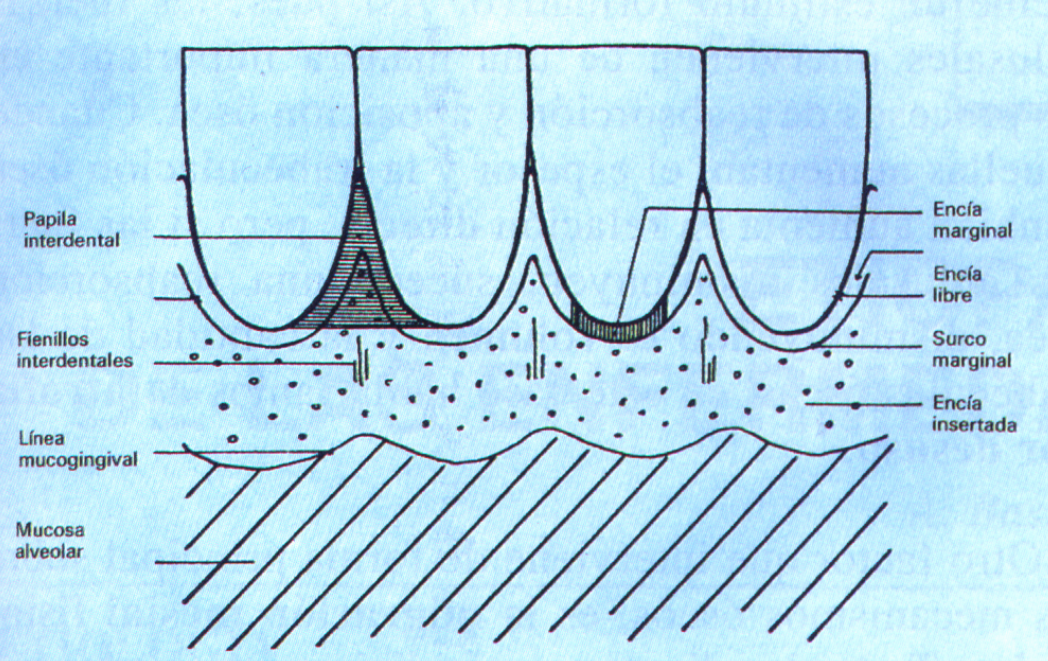
La encía es la parte de la membrana mucosa bucal que recubre las porciones cervicales y los procesos alveolares de las piezas dentales, anatómicamente se divide en 3 áreas: libre, insertada e interdental (Genco R., J., et al., 1995); como se observa en la ilustración:
Figura 3: Partes de la encía.
Fuente: Bascones. A., 1998, Pág. 3317.
- Encía libre
La encía no insertada (libre ó marginal) es el borde de la encía que rodea los dientes a modo de collar. Está separada de la encía insertada en menos de un 50% de los casos por una depresión lineal, superficial y estrecha llamada hendedura
gingival, el cual posee un espesor más de 1 mm, que corre paralelo y a una distancia de 0.5 a 2 mm del margen de la encía. (Carranza, F., y Perry, D., 1986; Genco, R., J., et al., Op. cit).
El surco gingival constituye una hendidura o espacio poco profundo alrededor de las piezas, cuyos límites son, por un lado, la superficie dentaria y por el otro, el epitelio que tapiza la parte libre de la encía. Su forma es la de una «V» y apenas si permite la entrada de una sonda periodontal en condiciones de normalidad. Se acepta como normal que la profundidad del sondeo oscile de 1 mm a 3 mm. La determinación por medios clínicos de dicha profundidad -que difiere de la profundidad del surco-, es un parámetro importante en el diagnóstico de la enfermedad periodontal (Carranza, F., y col., 1993).
En una pieza dental bien desarrollada y erupcionada, dicho surco está cubierto hacia coronal por el epitelio del surco, una extensión no queratinizada del epitelio bucal del mismo; el fondo está formado por la superficie coronal del epitelio de unión, y este se une al tejido conectivo gingival y fondo del surco. (Genco R., J., et al., Op. cit.).
- Encía insertada
La encía insertada que es la parte que se presenta a continuación de la encía marginal (figura 4). Está firmemente unida al cemento y al periostio del hueso alveolar por medio de las fibras de tejido conectivo supralveolar, es firme y elástica. Por la cara vestibular se extiende hasta la mucosa alveolar que es relativamente laxa y flexible, de la cual se separa por medio de la unión mucogingival (Sznajder, N., Carranza, F., 1996). El ancho difiere en las diferentes áreas de la boca, es generalmente mayor en la zona incisiva (3,5 a 4,5 mm en la maxila, 3,3 a 3,9 mm en la mandíbula) y un poco menor en las zonas posteriores. La menor anchura se presenta en la zona del primer
premolar (1,9 mm en la parte superior y 1,8 mm en la zona premolar inferior). En la parte lingual de la mandíbula, la encía adherida (insertada), termina al unirse con la mucosa alveolar lingual, que a su vez continúa con la del piso de la boca. En la zona del paladar en el maxilar superior, la encía adherida se une imperceptiblemente con la mucosa palatina, igualmente firme y elástica. La anchura de la encía insertada aumenta con la edad (Carranza, F., Perry, D., Op. cit; Newman, M., Carranza, F., Op. cit).
- Encía interdental
La encía interdental es la que ocupa el nicho gingival, que es el espacio comprendido apicalmente al área de contacto dental. Consta de dos papilas, la vestibular, otra lingual y el col. Este es una depresión similar a un valle que conecta las papilas y se adapta a la forma del área de contacto proximal. Al no haber contacto interproximal, el col desaparece e incluso puede estar ausente aún en piezas con contacto adecuado, por efectos de la enfermedad periodontal. Cuando desaparece el contacto dentario proximal, la encía se adhiere firmemente al hueso interdental formando una superficie redondeada y lisa, sin papilas interdentales (Carranza, F., Newman, M., Op. cit).
Estas papilas son de forma piramidal, las superficies vestibular y lingual se afinan hacia el contacto interproximal y son ligeramente cóncavas. La punta de la papila y sus bordes laterales están formadas por la continuación de la encía libre de los dientes adyacentes (Cohen, B., 1959).
1.1.d. Criterios clínicos de la encía normal
Una encía normal presenta siempre un nivel bajo de inflamación crónica, por lo que el término encía clínicamente sana parece ser un concepto errado. Los resultados
de experimentos indican que una encía sana en sentido estricto, debe mostrar ausencia de inflamación en observaciones microscópicas (Schröeder, 1973); el epitelio del surco debe estar casi libre de células inflamatorias, ausencia de leucocitos en el tejido conectivo u otras células sanguíneas en sitios extracelulares.
Genco afirma: “La contraparte clínica a esta situación de normalidad inducida, es una encía que cumple con el criterio cualitativo de encía sana como color, superficie, forma, consistencia y surco gingival” (1995).
El color de una encía sana, es generalmente rosa pálido, el cual puede modificarse por la presencia de pigmentaciones en personas de color oscuro y por el flujo sanguíneo a través de los tejidos. La superficie en seco debe ser granulada, rugosa, irregular y con un puntilleo similar a una cáscara de naranja. La consistencia debe ser firme, resistente y ligada con firmeza a los tejidos duros subyacentes; la encía marginal, aunque es móvil, debe de estar bien adaptada a la superficie dental. La profundidad de sondeo en el surco gingival debe oscilar de 1 a 3 mm, no debe presentar hemorragia y la cantidad de líquido del surco no debe ser detectable. Finalmente, la forma depende del contorno y tamaño de las superficies interdentales, las cuales a su vez dependen de la forma y posición de las piezas dentales. La punta de la papila gingival es la parte más incisal u oclusal de la encía, el margen gingival es delgado y posee una terminación en forma de filo de cuchillo redondeado (Genco, R.J., et al., Op. cit).
- Estructura patológica
Cuando existe enfermedad periodontal moderada o avanzada, se presentan signos y síntomas relacionados con las diferentes partes que componen la encía. Entre éstos, se puede observar que la zona marginal se encuentra agrandada, con un color rojo azuloso con el borde “enrollado”, separada de la superficie dental.
Esta zona puede extenderse inclusive desde la encía insertada hasta la mucosa alveolar, rompiendo la continuidad de la superficie vestibular y lingual de la encía interdental.
Toda la estructura toma un color brillante decolorado y con gran inflamación, dejando expuesta las superficies radiculares. Se presenta hemorragia ante estímulos menores como al sondeo o la presión digital y en algunos casos se produce supuración en el margen de la gíngiva.
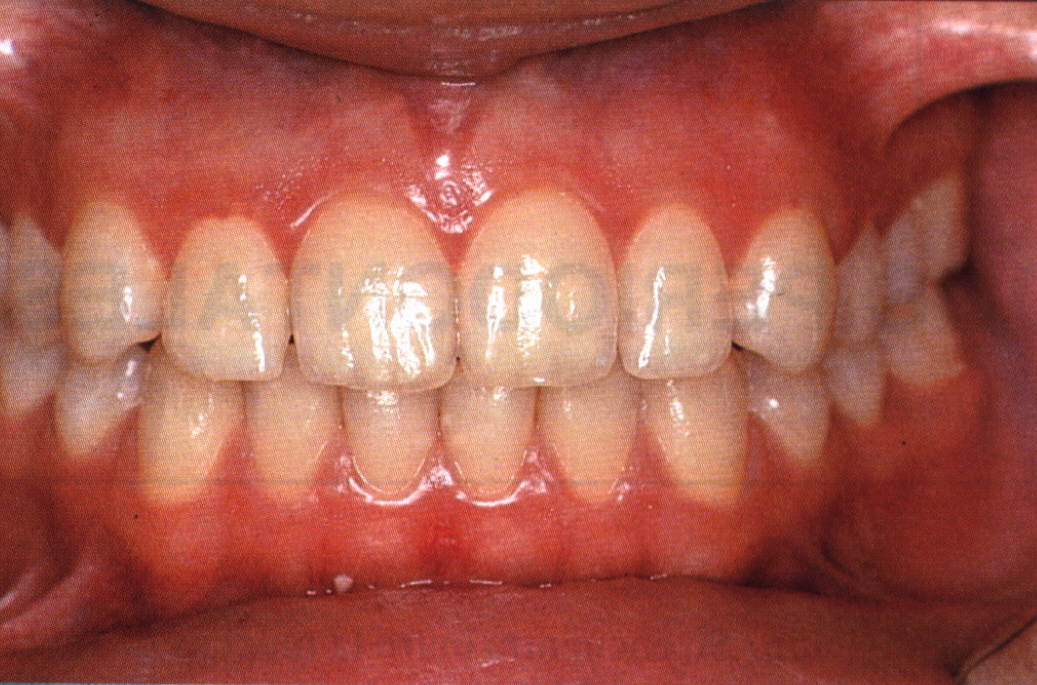
La gingivitis es el estado inicial de la enfermedad periodontal, la cual puede mostrar cambios inflamatorios hiperplásicos o degenerativos estrechamente relacionados con la placa bacteriana, como se puede observar en la siguiente ilustración comparativa. (Carranza, F. y Perry, D., 1993).
Figura 4: Relación de una encía sana (A) con la encía patológica de pacientes con enfermedad periodontal severa con significante presencia de cálculo dental. (B y C).


A
B
C
Fuente: Bascones, A., 1998, Págs. 3312 y 3320.
Los cambios a nivel histológico en los tejidos periodontales debidos a la enfermedad son: hemorragia, necrosis de las células, trombosis de los vasos sanguíneos, reabsorción radicular y del alvéolo dentario y desórdenes en la organización del ligamento periodontal (Goldman, H.M., 1987).
Microscópicamente se observan cuatro etapas. En la primera (lesión inicial), se presenta la aparición de fluido crevicular con un infiltrado leve de leucocitos PMNs y algunos linfocitos, con una incipiente pérdida de colágeno en el fondo del surco. Las personas con gíngivas clínicamente sanas, se encuentran en realidad en este estado, por lo que se considera que estos cambios son de tipo subclínico (Page, R.C., Schröeder, H.E., 1982).
En la segunda etapa (lesión temprana), aparecen signos clínicos como el eritema, debidos a la proliferación vascular y la hemorragia. El infiltrado inflamatorio está compuesto en su mayoría por linfocitos, con algunos neutrófilos, macrófagos y plasmocitos. Empieza a detectarse la destrucción del colágeno; la proliferación de papilas epiteliales (Bascones, A., Op. cit, 1999).
La tercera etapa (lesión establecida), está caracterizada por obvias alteraciones gingivales de forma, color, textura superficial y tendencia hemorrágica. En el microscopio se observa una reacción inflamatoria crónica intensa, donde predominan plasmocitos y hay mayor destrucción del colágeno (Page, R.C., Schröeder, H.E., 1982).
En la cuarta etapa (lesión avanzada) comienzan las alteraciones óseas y la enfermedad pasa a ser una periodontitis (Bascones, Op. cit)
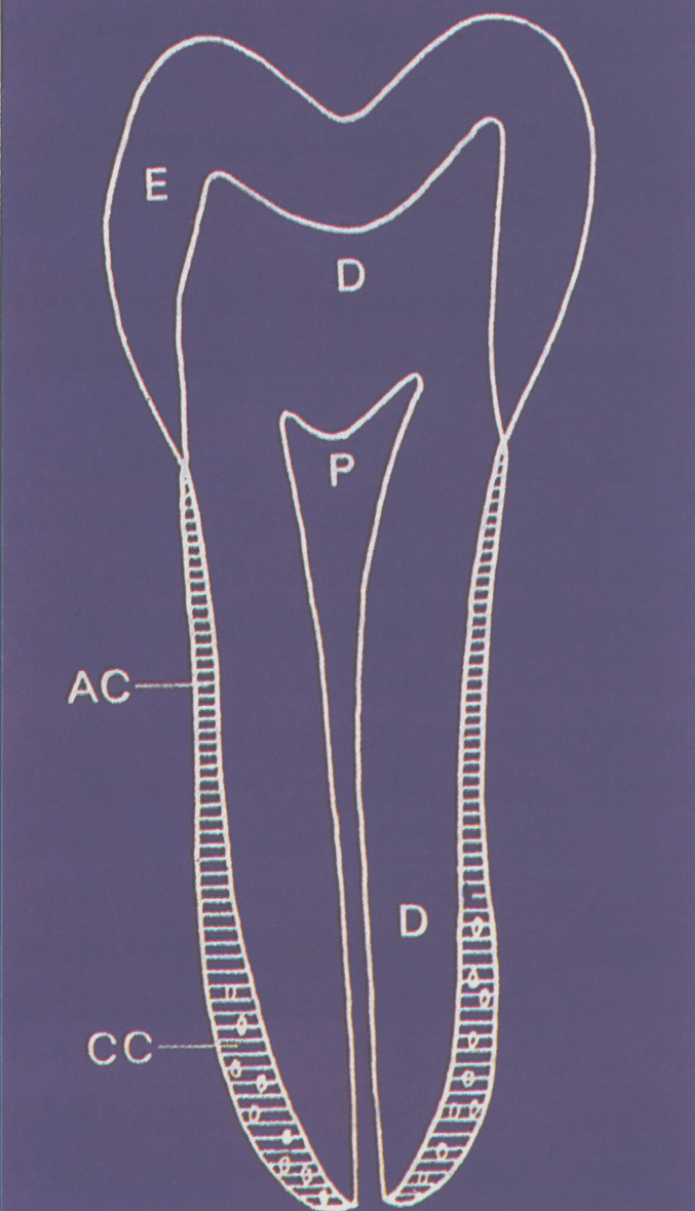
- Cemento
El cemento es un tejido duro, mesenquimatoso, calcificado en forma de capas alrededor de la raíz dental. Existen dos tipos: el celular y el acelular (figura 5). Los dos se encuentran compuestos por fibrillas colágenas y una matriz interfibrilar calcificada.
Figura 5. Cemento Radicular. AC: cemento acelular, CC: cemento celular, E: esmalte, D: dentina, P: pulpa.
Fuente: Bascones, A., 1998, Pág. 3313.
Ambos tipos de cemento se encuentran en forma de láminas separadas por líneas de crecimiento, ubicadas paralelamente hacia el eje mayor del diente. El cemento celular posee características similares al hueso. Se encuentra constituido por las fibras de Sharpey, desempeñando un papel de mayor sostén dental. Es mucho menos calcificado que el acelular, las fibras se encuentran total o parcialmente calcificadas y cubre el tercio apical de la raíz dental (Jones, S.J., Boyde, A., 1972; Genco, R.J., et al, Op cit).
La distribución de los cementos es muy diferente y varía con al edad. El cemento acelular es transparente y amorfo, por lo general cubre los dos tercios coronarios de la raíz. Está compuesto por cementoblastos y fibras colágenas (fibras de Sharpey), que se incorporan al cemento durante la formación dentaria. Con el aumento de la edad en el tercio apical de la raíz y en la zona de las furcas, se acumula en mayor cantidad el cemento celular (Selvig, K., 1965). El cemento no se restituye como el hueso, pero
puede continuar su crecimiento, mediante la aposición de nuevas capas (Genco, R.J., Op cit).
- Ligamento periodontal
Es la estructura del tejido conectivo que se encuentra alrededor de la raíz y se encarga de unirla al hueso, además de que se le reconoce como una continuación del tejido conectivo de la encía.
Las fibras denominadas como principales son las más importantes del ligamento periodontal. Estas son colágenas y se encuentran colocadas en haces, onduladamente. Los extremos de estas fibras, se conocen como las fibras de Sharpey, que se insertan en el cemento y en el hueso. Las fibras principales del ligamento periodontal son: las fibras transeptales, fibras de la cresta alveolar, las horizontales, las oblicuas y las apicales, como se ilustran a continuación (Berkovitz, B., 1990).
Figura 6: Fibras gíngivoperiodontales.

Fuente: Bascones, A., 1998, Pág. 3317.
Figura 7: Representación esquemática de los principales grupos de fibras que componen el ligamento periodontal.

Fuente: Mezzomo, E., et al, 1994, Pág. 530.
1.3.a. Elementos celulares
El ligamento periodontal contiene: fibroblastos, células endoteliales, cementoblastos, osteoblastos, osteoclastos, macrófagos de los tejidos y cordones de células epiteliales llamados restos epiteliales de Malassez o también células epiteliales en reposo, los cuales forman una especie de enrejado en el ligamento periodontal. Los fibroblastos se encargan de la síntesis del colágeno y de esta forma originan las fibras colágenas. Poseen la capacidad de poder fagocitar las fibras colágenas viejas y degradarlas (Berkovitz, B., Shore, R., 1982).
El ligamento periodontal lleva a cabo cuatro funciones a saber: física, sensitiva, nutricional y formadora y de remodelación. Para este estudio es de suma importancia la última función, ya que es a este nivel donde que actúa el Periactil®, proporcionando el medio ideal para la nueva formación de tejidos periodontales, como se explica a continuación.
Función formativa y de remodelación
Carranza afirma que el ligamento periodontal sirve de periostio al cemento y al hueso. Cuando hay movimientos fisiológicos del diente, los diversos tejidos del periodonto se adaptan para recibir las fuerzas oclusales y se reparan los daños que producen estas fuerzas, mediante la formación y resorción de estos tejidos (1993).
Por lo tanto, el ligamento periodontal se remodela constantemente. Sus células y fibras viejas son destruidas y reemplazadas por nuevas, permitiendo observar una actividad mitótica en los fibroblastos y células endoteliales. Los fibroblastos se encargan de formar fibras colágenas, además de convertirse en odontoblastos y cementoblastos. De esta manera el ritmo de diferenciación de los fibroblastos, determina la formación de cemento, colágeno y hueso (Carranza, F., Perry, D., Op. cit).
Las recientes investigaciones se enfocan a la regeneración de dicho complejo, posterior a una periodontitis, como objetivo a la técnica periodontal clínica. En la actualidad, las técnicas quirúrgicas periodontales utilizan el ácido cítrico y las membranas sintéticas, como auxiliares en los procesos que permiten la repoblación celular selectiva (células de origen mesenquimatoso), en la superficie radicular para crear un nuevo ligamento periodontal. Dichas técnicas se utilizan como coadyuvantes en los procesos de cirugía periodontal, para obtener mejores resultados que con el tratamiento quirúrgico convencional (Genco, R.J., Op. cit). El Periactil® puede constituirse en otra alternativa en la búsqueda de la repoblación celular selectiva y en la formación de un nuevo ligamento periodontal, en conjunto con los procedimientos quirúrgicos periodontales clásicos.
- Proceso alveolar
Es la porción de los huesos maxilar superior e inferior, que forma y apoya los alvéolos dentarios y que a su vez se continúa con el resto de la estructura ósea. Los elementos hísticos del proceso alveolar son idénticos a los componentes del hueso, está formado por una matriz colágena calcificada con osteocitos, lo traspasan gran cantidad de aberturas por las cuales penetran las fibras nerviosas, vasos linfáticos y sanguíneos. Las dos terceras partes del mismo esta formado por minerales como calcio, fósforo, etc. (Glimcher, M., 1990).
La matriz ósea es depositada por los osteoblastos, que gradualmente se van calcificando y pasan a ser osteocitos. La reabsorción del hueso esta a cargo de células grandes y multinucleadas llamadas osteoclastos.
De acuerdo con Sznajder y Carranza, el hueso es un tejido en permanente remodelación, con áreas de formación y destrucción. El equilibrio que existe entre formación y reabsorción mantiene la estructura y forma del tejido óseo. La actividad formadora y de reabsorción, se manifiesta en el hueso, en la superficie que da al ligamento periodontal, en periostio vestibular o lingual y en las superficies del endotelio de los espacios medulares (1996).
La enfermedad periodontal altera las características morfológicas y fisiológicas del hueso, además de reducir su altura. Es esencial entender la naturaleza y la patogénesis de dichas alteraciones para realizar un adecuado diagnóstico y tratamiento. El problema de la enfermedad periodontal crónica reside en las alteraciones que afectan al hueso. Los cambios en los demás tejidos periodontales son importantes, pero al final, la destrucción ósea es la responsable de la pérdida de las piezas dentales (Bermúdez, D., Op. cit).
- Estructura patológica
El principal problema de la enfermedad periodontal es que produce cambios en el hueso. La inflamación continúa hasta llegar a la superficie externa del hueso perióstico, o penetra los espacios medulares (superficies endósticas). La cercanía al hueso de ésta inflamación, trastorna los mecanismos normales del mismo, inhibiendo la formación de éste y aumentando la reabsorción; sin embargo, en la enfermedad periodontal, no hay infección en el hueso, ni se presenta necrosis del tejido. La pérdida ósea promedio por la enfermedad periodontal crónica del adulto, es de 0,2 mm al año en la superficies faciales y de 0,3 mm en las superficies proximales, si no se recurre al tratamiento periodontal (Löe, H., et al, 1978).
- La enfermedad periodontal
Sznajder y Carranza opinan que la enfermedad periodontal se caracteriza por la presencia de lesiones inflamatorias en la gíngiva, con formación de bolsas periodontales, que llevan a la pérdida del hueso alveolar y eventualmente de las piezas dentales. Su causa primaria es infecciosa, debido al control inadecuado de la placa bacteriana, debido a deficiencias alimentarias e higiénicas (1996). En el Consultorio Médico PEP, se afirma que le proceso inflamatorio puede darse en la membrana periodontal, en el ligamento o en ambos (1998, Tomo II).
- Generalidades acerca de la enfermedad periodontal
La enfermedad periodontal es una de las enfermedades más extendidas en la humanidad y afecta por igual a ambos sexos, observándose un incremento en la gravedad y prevalencia que se relaciona con la edad. La gingivitis es el estado inicial de enfermedad periodontal y la periodontitis es un estado patológico más avanzado,
que puede progresar hacia un absceso periodontal agudo. La gingivitis y la periodontitis son las típicas enfermedades del periodonto, en el caso que no se ocupa, interesa profundizar en la periodontitis que es una enfermedad crónica caracterizada por inflamación gingival, formación de bolsas periodontales, sangrado y supuración a nivel de las bolsas, movilidad, resorción de hueso alveolar y finalmente pérdida dentaria (Retana, A., y Rojas K., 1997).
Como se describe en los antecedentes, ya desde hace más de tres siglos, se han hecho esfuerzos científicos para tratar y controlar las afecciones del periodonto. Sin embargo, la literatura llega a la conclusión de que a pesar de los connotados adelantos científicos del siglo XX, el control de estas afecciones ha sido deficiente (Reich, E., Op. cit; United States Institute of Dental Research, Op. cit. Citado por Feoli, E. Op.cit).
Entre las dificultades identificadas en el tratamiento para la enfermedad periodontal, se destaca lo poco accesible que son los tejidos de las encías y el periodonto a cualquier tipo de tratamiento, incluso los antibióticos por vía parenteral. En segundo lugar, la complejidad de la etiología de esta enfermedad, en la que intervienen múltiples elementos. La placa dentobacteriana está compuesta por los depósitos de células, electrolitos, compuestos orgánicos, residuos de alimentos, múltiples variedades de bacterias (250 variedades hasta ahora identificadas) espiroquetas y micoplasmas. Este inicia en la superficie dental y poco a poco gana espesor, para luego escurrir subgingivalmente y acumularse en el “sulcus” gingival, donde se convierte en un material infeccioso, complejo y difícil de atacar o modificar. Ésta se convierte en cálculo dental, que se acumula tanto supragingivalmente como subgingivalmente, adherido a las piezas dentales. El cálculo subgingival es el más difícil de atacar y el más virulento. Al culminar el proceso de formación del cálculo, se estima que éste puede contener 100 millones de bacterias por gramo de cálculo en el surco gingival y 6 millones por mililitros de saliva (Isogai, E., et al, 1992).
Hasta hoy no se sabe a ciencia cierta si los responsables de la enfermedad periodontal son una sola especie de microorganismos o las diversas especies que se acumulan en el sarro (Imai S., et al, 1984). No obstante, se puede afirmar que esta enfermedad involucra una compleja red de aspectos que atraviesan desde la condición de vida, hábitos higiénicos y nutricionales hasta características fenotípicas y genotípicas, como enfermedades sistémicas, entre otros (Camacho, E.M., comunicación personal, 2000).
En cuanto a la degradación de los tejidos, la respuesta inflamatoria que desatan las endotoxinas de las bacterias, en su mayoría Gram-, mediante la estimulación de las células residentes (células epiteliales, fibroblastos, células endoteliales, osteoblastos y osteoclastos), resulta en la secreción de endopeptidasas que intervienen en un primera degradación del tejido periodontal. Sin embargo, la mayor destrucción queda a cargo de las metaloproteinasas, producidas por los polimorfonucleares, monocitos, macrófagos, linfocitos y células plasmáticas, los cuales infiltran los tejidos del periodonto durante la respuesta inflamatoria (Feoli, E., Op. cit).
Esta enfermedad puede mostrar cambios inflamatorios, hiperplásicos o degenerativos, todos ellos estrechamente relacionados con la placa bacteriana. La incidencia y severidad de la enfermedad, aumenta con una mala higiene oral.
- Carácter infeccioso de la enfermedad periodontal
“Las relaciones ecológicas entre los microorganismos y el hombre se ejemplifican en la cavidad bucal. Desde el nacimiento, la cavidad bucal está expuesta a innumerables microorganismos presentes en el ambiente local y geográfico. Estos microorganismos, que se convierten en residentes de la cavidad bucal, se ven favorecidos por las condiciones fisiológicas y nutricionales, y no se inhibe por los mecanismos mecánicos y antagonistas de ese territorio corporal” (Nolte, W.A., 1985, Pág. 206).
Las enfermedades relacionadas con el periodonto (gingivitis y periodontitis), son causadas principalmente por la placa bacteriana, por lo que Socransky afirma: “Son enfermedades con varias líneas de evidencia que justifican su índole infecciosa” (1979, tomado de Genco, R.J., et al., 1995. Pág.156). Es ciencia constituida, que la cantidad y las proporciones de los distintos grupos de bacterias localizadas subgingivalmente, varían dependiendo de la salud periodontal y el estado patológico de la misma (Slots, J., 1979, tomado de Newman, M., Carranza, F., 1998, Pág. 97).
El incremento en la severidad de la gingivitis se relaciona directamente con el aumento en la acumulación de placa; además las terapias periodontales que reducen el número total de microorganismos y eliminan ciertas especies bacterianas, se correlacionan con la mejoría del cuadro clínico (Genco, R.J., Op.cit).
Una serie de evidencias indican la importancia de las espiroquetas en la patogénesis de la enfermedad periodontal. Son cuantiosas en la placa subgingival y tienen preferencia con los tejidos del huésped. Se localizan en la capa superficial de la placa, que se encuentra muy cerca de los tejidos, donde son móviles y rápidos, lo que señala su gran afinidad por la encía (Ibidem).
La diferencia entre salud y enfermedad periodontal es evidente cuando se analizan los morfotipos de las bacterias presentes en los sitios sanos y en las zonas afectadas por la enfermedad. Es posible encontrar menor cantidad de células cóccicas en las zonas libres de patología, bacilos móviles y espiroquetas en las áreas enfermas. Diversas formas de la enfermedad del periodonto aparecen en adultos, que se caracterizan por velocidades desiguales de progresión y diversas reacciones a los tratamientos, sin embargo las investigaciones apoyan el concepto de que la periodontitis del adulto se relaciona con agentes bacterianos específicos. Al microscopio la placa presente en sitios con periodontitis demuestra proporciones altas de espiroquetas y altos porcentajes de especies anaerobias (90%), gramnegativas (75%)
(Slots, J., 1977; Slots, J., 1979; Loesche, W.J., Syed, S.A., et al, 1985, Tomado de Newman, M., Carranza, F., 1998, Pág. 100).
2.3. Clasificación de la enfermedad periodontal
La clasificación de la enfermedad periodontal se realiza de acuerdo con la propuesta de la Dra. Ana Gabriela Retana y la Dra. Katia Rojas (1997), la cual se expone a continuación:
- Periodontitis temprana
- Periodontitis prepuberal
- Generalizada
- Localizada
- Periodontitis juvenil
- Generalizada
- Localizada
- Perodontitis rápidamente progresiva
- Periodontitis crónica del adulto.
- Periodontitis refractaria
- Gingivitis ulceronecrosante aguda
Para efectos del trabajo y de acuerdo con los criterios de selección de los casos y controles interesa la periodontitis crónica del adulto, la periodontitis juvenil y la
periodontitis rápidamente progresiva, por lo que se procede a elaborar un resumen de las enfermedades y los padecimientos que comprometen al aparato de inserción del periodonto, que incluye el proceso alveolar, cemento, hueso, encía y ligamento periodontal.
2.3.a. Periodontitis crónica del adulto
Se caracteriza por inflamación, enrojecimiento y tumefacción de las encías, formación de bolsas periodontales, pérdida de inserción apical a la unión cemento-esmalte y disminución en el nivel óseo. Clínicamente se presenta sitios con indicios de fibrosis o recesión gingival, se localiza acumulación de placa y cálculos tanto subgingivalmente como supragingivalmente. Carranza y Sznajder comentan lo siguiente:
“La enfermedad comúnmente es indolora; cuando hay dolor agudo se relaciona con abscesos periodontales o caries radiculares. Se encuentra hemorragia gingival espontánea o ante estímulos menores, secreción o supuración de las bolsas, o ambos, y se observa abundante cantidad de cálculo y placa. El aumento de la movilidad dentaria es, en general, un signo tardío” (1996, Pág. 17).
Puede iniciarse en la adolescencia y continuar toda la vida. Tiene significado clínico hasta los 35 años. La prevalencia y severidad aumentan con la edad. Es de evolución lenta y continua. Está relacionada con presencia de placa y cálculo. En estadios más avanzados, las piezas dentales son móviles, se observa migración patológica y con frecuencia las piezas anteriores se aproximan a los labios (Genco, R.J., Op. cit).
Se asocia a microorganismos (m.o.) como: Actinomices lsraelli, A. Naeslandi, A. Viscosos, Bacteroides Melaninogénicus, B. Gingivalis, B. lntermedius. La porción no
adherida de la placa está dominada por espiroquetas (Citado por Retana, G., Rojas, K., Op cit. 1997).
Puede ser detectada radiográficamente, mediante la comparación del estado sano del nivel de hueso, que se encuentra a 2mm hacia la zona apical de la unión cemento-esmalte, con patologías prematuras en el hueso como lesiones en forma de taza, dispuestas de manera interproximal y con perdida ósea en la cresta alveolar. La pérdida ósea vertical se relaciona con un cuadro patológico de avance más veloz, también se pueden encontrar furcaciones e inclusive lesiones que alcance el ápice radicular. (Waite, I., Straham, D., 1992).
2.3.b. Periodontitis juvenil
La periodontitis juvenil es una enfermedad del periodonto poco común (0,1% de la población) y de etiología incierta, se caracteriza por una rápida perdida de inserción de tejido conectivo y hueso alveolar, mayor que en la dentición permanente y a la que no corresponde la rapidez y severidad de la destrucción con los factores locales que se presentan. Aparece en la pubertad temprana, entre los 11 y 13 años. Es progresiva y tiene antecedentes familiares. Presenta una mayor prevalencia en mujeres (Bascones, A., Op. cit.; Waite y Straham, Op. cit).
Comenta Baer, “Uno se queda con la impresión clínica de que la cantidad de destrucción periodontal no está proporcionada con la cantidad de irritaciones locales que pueden encontrarse” (1971, Tomado de Bascones, A., Op. cit. Pág. 3364).
Clínicamente las lesiones se caracterizan por una escasa inflamación gingival, bolsas profundas, ausencia de cálculos, poca cantidad de placa, migración dentaria, movilidad y diastemas; donde la destrucción periodontal avanza de tres a cuatro veces más rápida que en la periodontitis del adulto (Watanabe, K., 1990). Esta se divide en:
- Localizada
Se presenta con mayor incidencia en adolescentes y adultos jóvenes. Se caracteriza por la pérdida de inserción de tejido conectivo y hueso alveolar. Solo afecta a los incisivos y primeros molares. Es llamada también forma molar o incisiva. Se relaciona con antecedentes genéticos y hereditarios. Clínicamente, rara vez se presenta formación de placa, cálculos o evidencia de gingivitis, sin embargo, durante pruebas específicas se observa hemorragia en bolsas muy profundas. Radiográficamente se muestra simetría bilateral, con pérdida ósea vertical y en ocasiones incluye la presencia de furcas.
- Generalizada
Se presenta en pacientes que se encuentran en sus últimos años de adolescencia o bien en adultos jóvenes. Esta enfermedad refiere más de dos tipos de periodontitis que afecta al adolescente, ya sea que presentaran periodontitis del adulto prematura o que sufrieron el patrón juvenil localizado, y se transforma en un tipo generalizado. Afecta la mayoría de los dientes y molares, los cuales pueden estar afectados con los mismos síntomas y signos antes descritos para la forma clásica de la enfermedad periodontal. Presenta formación de cálculos y de placa, inflamación gingival grave y agresiva, bolsas supurativas y pérdida de hueso general. (Genco, Op. cit).
Ambos tipos de periodontitis en ocasiones se relacionan con enfermedades sistémicas graves como neutropenia cíclica, agranulocitosis y anormalidades en la adherencia de neutrófilos. Se puede correlacionar con otros padecimientos como el síndrome de Papillon-LeFèvre.
El pronóstico resulta desfavorable para ambas patologías y peor aún en el caso de
estar asociada con otras enfermedades sistémicas.
2.3.c. Periodontitis rápidamente progresiva
Se presenta en la población adulta joven entre los 20 y 35 años. Clínicamente refiere una severa inflamación gingival generalizada, ulcerada y de color rojo encendido. Presenta perdida rápida del tejido conectivo adherido y del hueso alveolar, con hemorragia espontánea. Las lesiones que progresan a más velocidad se localizan en las áreas interproximales (Anusaksathien, O., Dolby, A., 1991).
Se relaciona con manifestaciones sistémicas como pérdida de peso, malestar general y depresión mental, que pueden ser asociadas a enfermedades sistémicas como: Diabetes Mellitus tipo 1, Síndrome de Down, Síndrome de Inmunodeficiencia Adquirida y Neutropenia (Page, R., Schröeder, H.E., Op. cit, 1982). Se asocia con microorganismos como Bacteroides gingivallis, Eikenella corrodens y Fusobacterium nucleatum (Retana, G., Rojas, K., Op. cit).
-
- Criterios teóricos para la observación clínica de la enfermedad periodontal
Es de suma importancia definir teóricamente los criterios que permitan la valoración del estado de salud periodontal de los pacientes. Esta se infiere a partir del comportamiento de varios aspectos y sus respectivos indicadores: la placa dentobacteriana y su respectivo índice, la hemorragia gingival que se representa en el índice de hemorragia gingival. Además debe considerarse la profundidad de sondeo, las bolsas periodontales y la movilidad dental. Estos constituyen criterios de observación son fundamentales en el examen clínico y en el diagnóstico de la enfermedad periodontal.
-
- Placa dental
La placa dental es una masa blanda adherente, conformada por colonias de bacterias, productos metabólicos bacterianos, leucocitos orales, células epiteliales, detritos alimenticios, saliva, fluido crevicular y los productos de la descomposición microbiana, que crecen por multiplicación y adición de nuevas bacterias sobre la superficie dental, la encía y otras superficies bucales como la prótesis removibles, prótesis fija y la ortodoncia removible, entre otros (Lizano, L., comunicación personal, 2001).
Hay muchos índices que permiten su medición. En general, identifican la presencia y cantidad de placa en todos los dientes o en un segmento específico. Para nuestro estudio se toma como base el Índice de O´Leary. En este índice cada pieza se divide en 4 sectores (mesial, distal, vestibular y lingual o palatino). Una vez colocado el líquido revelador de placa, se examina la cavidad oral y se registran las caras con coloración en la siguiente ficha (figura 8).
Figura 8: Ficha para registrar las evaluaciones de placa dental y sangrado gingival.
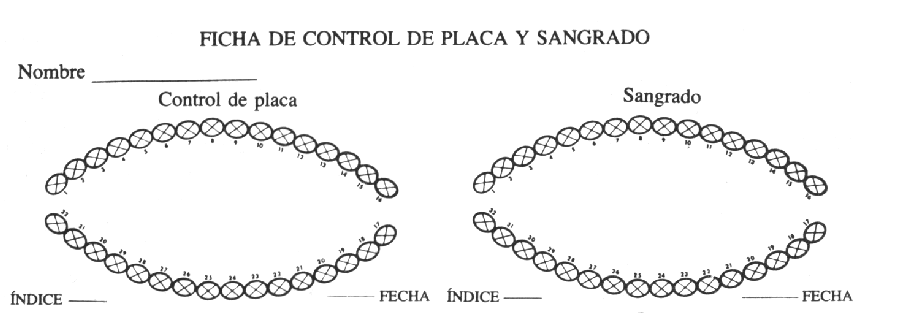
Fuente: Katz, S. y colaboradores; Pág. 129, 1983.
El porcentaje se determina sumando el número de caras con placa, dividido por la cantidad total de piezas presentes en boca y multiplicado por cuatro. Éste resultado se multiplica por cien. Posteriormente el puntaje se compara con los criterios preestablecidos con el fin de deducir el estado del paciente, en relación con una variable, como se especifica a continuación. (Katz, S y colaboradores, 1983).
Figura 9: Clasificación del estado de placa dentobacteriana.
| 0 – 20% | Leve |
| 21 – 40% | Moderado |
| 41 – 60% | Severo |
| > 60% | Muy Severo |
Fuente: Gutiérrez, M. y Zárate, A. Elaborado para el estudio.
-
- Hemorragia gingival
La inflamación gingival puede medirse por varios factores y uno de ellos es la hemorragia gingival. De acuerdo con los estudios realizados por el doctor Mühlemann, la hemorragia gingival es el primer signo clínico de la gingivitis, que provocan el enrojecimiento y la tumefacción de la encía. Partiendo del hecho, que la gingivitis es la primera manifestación de la enfermedad periodontal, y na de las principales características de esta etapa es el sangrado gingival, es importante considerar este factor para la detección del comienzo de la enfermedad periodontal.
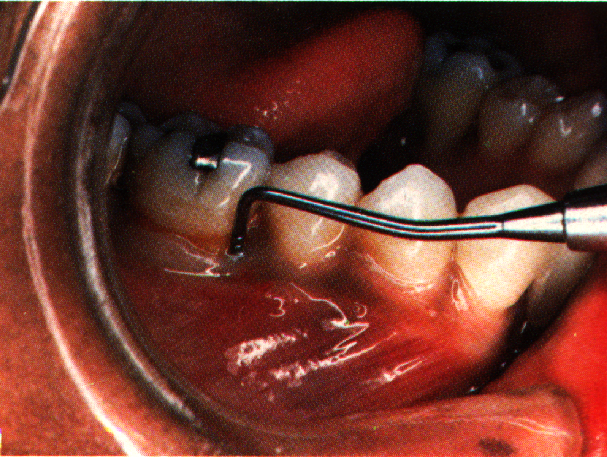
El índice de hemorragia gingival se identifica en la ficha respectiva de la ilustración anterior (Figura 9). El procedimiento básico implica la retracción del carrillo de las caras vestibulares de las piezas dentales de un determinado cuadrante. Se coloca la punta de la sonda específica para tal efecto en el surco gingival (1mm ó menos), en la cara distal del último molar presente y se desliza suavemente la hacia la siguiente superficie interproximal, continuando así hasta la línea media.
Mientras se retrae la mucosa vestibular se observa durante 30 segundos la presencia de sangrado gingival, y se anotan las superficies sangrantes en la ficha indicada y se procede para el cálculo de la misma manera que en el índice de placa (Katz, S., Op. cit).
Figura 10: Uso de la sonda periodontal para la evaluación del sangrado.

Fuente: Gutiérrez, B., M. y Zárate, V., A. Elaborado para el estudio.
Por las necesidades del estudio, se establece un criterio clasificatorio, que permite identificar la magnitud del sangrado, como se resume a continuación:
Figura 11: Clasificación de la gravedad del sangrado gingival.
| 0 – 20% | Leve |
| 21 – 40% | Moderado |
| 41 – 60% | Severo |
| > 60% | Muy Severo |
Fuente: Gutiérrez, M. y Zárate, A. Elaborado para el estudio.
-
- Profundidad de sondeo
La sonda periodontal es el principal instrumento para el examen clínico. Permite medir la profundidad de sondeo, el nivel de inserción periodontal, valorar el contorno de las lesiones infraóseas y observar la presencia de sangrado durante el sondaje. La sonda tiene un diámetro establecido de 1 a 1,5 mm y tiene una escala de 1 a 12mm en su mayoría.
La profundidad de sondaje se registra en 6 zonas de cada pieza dental (tres zona vestibulares: mesial, medial, distal; tres zonas linguales o palatinas: mesial, medial y distal). Para lograr la adecuada medición, la sonda debe de colocarse casi paralela al eje longitudinal del diente, ya que los cambios en las angulaciones pueden afectar la medición. En el área interproximal debe entrar cerca del punto de contacto y ligeramente angulada, de esta forma se puede medir el surco gingival en la zona apical a este punto (figura 12).
Figura 12: Sondeo en la zona interproximal en una molar inferior.
Fuente: Compendio de educación continua en odontología, Pág. 19, 1987.
La introducción de la sonda debe realizarse con mucho cuidado para sentir el punto mas apical de la bolsa, de esta manera no se producen presiones fuertes, dolor y ,mediciones erróneas. Es importante destacar que la profundidad de la bolsa periodontal, es la distancia desde el margen gingival hasta la base de este surco gingival patológico, por lo que no es conveniente referirse a profundidad de la bolsa periodontal, sino más bien a la profundidad del sondeo (Bascones, A., 1999).
-
- Movilidad dental
La destrucción del aparato de soporte periodontal, conduce a la aparición de la movilidad dental. Para realizar el examen de movilidad, se sujeta la pieza dental sin liberarla, entre los extremos de los mangos de dos instrumentos, efectuando un movimiento vestíbulo – lingual o palatino. Es importante efectuar una comparación con la pieza adyacente (Bascones, Op. cit). La movilidad se clasifica en grados como se demuestra a continuación:
Figura 13: Clasificación de la movilidad dental.
| Grado I | Sentido vestíbulo – bucal inferior a 1mm |
| Grado II | Sentido vestíbulo – bucal superior a 1mm |
| Grado III | Sentido vestíbulo – bucal y ocluso – apical. |
Fuente: Gutiérrez, M. y Zárate, A. Elaborado para el estudio con la información aportada por Bascones, A., Op. cit, Pág. 42.
- Características de la lesión periodontal por estadíos
El examen clínico es una parte esencial del examen intraoral, ya que revela la gravedad y extensión de la enfermedad periodontal, datos de gran importancia para la
diferenciación del tipo de lesión, facilitando el diagnóstico y el pronóstico de la enfermedad, además de instaurar el plan de tratamiento adecuado de acuerdo a las necesidades de cada paciente.
El Dr. Antonio Bascones afirma que es posible diferenciar clínicamente el tipo de lesión, según las características que presenta. Para efectos del estudio es importante retomar el interés en la lesión establecida y la lesión avanzada.
Se presenta la clasificación de las etapas de la lesión periodontal de acuerdo a las características histológicas más distinguibles en el desarrollo de la periodontitis, como se observa en la siguiente página.
Figura 14: Etapas histopatológicas en el desarrollo de la enfermedad periodontal.
| ETAPAS | CARACTERÍSTICAS DISTINGUIBLES |
| Lesión Inicial |
|
| Lesión Temprana
Lesión Establecida Lesión Avanzada |
|
Fuente: Gutiérrez, M. y Zárate, A., elaborado para el estudio. Basado en el Compendio de Educación Continua en Odontología, Vol. III, No. 2, 1987.
5. Respuestas del periodonto ante la enfermedad periodontal
El tejido gingival recibe continuamente agresiones bacterianas y mecánicas. La saliva, la encía y las primeras fases de la reacción inflamatoria proveen resistencia ante tales ataques. A continuación se describe la acción de algunos mecanismos de importancia para la defensa del tejido periodontal.
-
- Mecanismos de defensa de la encía
El tejido gingival está sujeto constantemente a agresiones mecánicas y bacterianas, la resistencia a estas acciones está determinada por la saliva, la superficie epitelial, las etapas iniciales de la respuesta inflamatoria, la permeabilidad de la adherencia epitelial y del epitelio del surco, el papel de los leucocitos y el fluído sulcular (Newman, M., Carranza, F., Op. cit).
Carranza y Perry, concluyen que el fluido sulcular es un exudado inflamatorio, no un trasudado continuo. La cantidad de líquido crevicular de una encía sana es mínimo, la cantidad del mismo varía con la gravedad de la inflamación y con los cambios histológicos del área (1986, Pág. 86).
Existe un paso de materiales desde los vasos sanguíneos al tejido conectivo, a través del epitelio del surco. Entre las sustancias que penetran en el epitelio del surco están: la albúmina, las endotoxinas, la timidina, la histamina, la fenitoína y la peroxidasa. Estos datos nos indican que la permeabilidad es factible para las sustancias de peso molecular por encima del millón (Feoli, E, Op. cit).
El papel protector del fluido gingival se fundamenta en mecanismos como la limpieza, por medio del arrastre de las bacterias y partículas; sus propiedades antimicrobianas se basan en el contenido de leucocitos, que fagocitan las bacterias y los anticuerpos. Finalmente, dicho fluído posee propiedades adhesivas, que se basan
en la presencia de proteínas plasmáticas, que mejoran la adhesión del epitelio de unión al diente (Bascones, Op. cit).
Es ciencia constituida que hay presencia de leucocitos en surcos gingivales clínicamente sanos, que en su mayoría son neutrófilos. Aparecen en forma extravascular, en pequeñas cantidades en el tejido conectivo adyacente y en el epitelio, desde donde atraviesan hasta el surco gingival donde son liberados. Su composición es la siguiente: PMNs alrededor del 91% y células mononucleares alrededor del 9%. De este porcentaje, más de la mitad corresponde a linfocitos B, el resto a leucocitos T y fagocitos. La mayoría de éstos tienen capacidad destructiva, razón por la cual, constituyen un mecanismo protector importante contra la extensión de la placa en el surco gingival (Feoli, E., Op. cit).
La función del epitelio es la protección del tejido conectivo subyacente contra las diversas sustancias nocivas de la cavidad oral. Depende tanto de la adherencia epitelial como de la permeabilidad del epitelio de unión; los microorganismos individualmente no son del todo capaces de penetrar la barrera epitelial, sin embargo, sus productos solubles penetran en las células epiteliales a través de los espacios intercelulares grandes y desencadenan una respuesta inflamatoria en la región subyacente inmediata a la porción permeable del epitelio de unión (Schröeder, H.E., Listgarten, M.A.,1971).
Además de la protección estructural, la defensa del huésped reside de mecanismos químicos, celulares y mecánicos. La acción lubricante de la saliva y la descamación continua de las células epiteliales superficiales son claro ejemplo de un factor mecánico. El mecanismo de defensa más importante de la unión epitelio dental, es la respuesta inflamatoria que se manifiesta inicialmente como gingivitis. Queda por demostrar si el exudado del surco y los leucocitos que contienen poseen propiedades fagocitas o inmunitarias (Genco R., J., et al., Op. cit).
- Mecanismo de extensión del proceso inflamatorio desde la encía hacia los tejidos de soporte periodontal
La extensión de la inflamación desde el margen gingival a los tejidos periodontales de soporte, marca la transición de la gingivitis a la periodontitis. Ésta es precedida siempre por la gingivitis, pero no en todos los casos se transforman en periodontitis. No se conoce el factor o los factores causantes de la extensión de la inflamación a las estructuras de soporte, que producen dicha conversión. Esta transición se asocia con cambios en la composición de la placa bacteriana, aumenta el número de organismos móviles y espiroquetas, a la vez disminuye el número de cocos y bastones rectos (Carranza, F., Perry, D., Op. cit).
La composición celular del tejido conectivo infiltrado también cambia cuando aumenta la gravedad de la lesión. Los fibroblastos y los linfocitos predominan en el estadío I de la gingivitis, mientras que las células plasmáticas y los blastos aumentan gradualmente en la enfermedad más severa (Carranza, F., Perry, D., 1988).
En animales de experimentación, Heijl y colaboradores, fueron capaces de transformar una gingivitis crónica, en una periodontitis progresiva, colocando una ligadura de seda en el surco alrededor del cuello del diente. Esto produjo una ulceración del epitelio del surco y aumento de la población de células plasmáticas en el tejido conectivo (leucocitos y polimorfonucleares), así como una reabsorción osteoblástica en la cresta alveolar. Afirman que los episodios recidivantes de la destrucción aguda en la enfermedad periodontal con el paso del tiempo, pueden ser uno de los mecanismos que llevan a la pérdida ósea progresiva y a la periodontitis marginal (Carranza, F., Perry, D., Op. cit., Pág. 238).
La extensión de la inflamación a las estructuras de soporte de un diente puede modificarse por el potencial patogénico de la placa o por los factores de resistencia del huésped. Los factores inmunológicos, además de otros factores tisulares, como los
grados de fibrosis de la encía, la anchura de la encía insertada, la fibrogénesis reactiva y la osteogénesis, que se presentan periféricamente a la lesión inflamatoria son otros de los factores que actúan en el proceso extensivo de la inflamación (Ibidem).
6. TRATAMIENTO PERIODONTAL
6.1. Concepto
Según Genco el plan de tratamiento depende de los siguientes factores principales:
- El grado de cooperación y el interés del paciente.
- Los resultados de examen, de naturaleza y extensión de la enfermedad diagnosticada.
- El pronóstico de piezas individuales, segmentos y arcadas (1995).
Las doctoras G. Retana y K. Rojas comentan que el tratamiento periodontal va dirigido a establecer y mantener la salud y función del periodonto. Precisa de la interrelación entre el cuidado de este y otras fases de la odontología. El concepto de tratamiento total incluye:
- Tejidos blandos: eliminación de la inflamación gingival y los factores etiológicos. Se trata del paso más importante en el tratamiento.
- Aspectos etiológicos funcionales: establecimiento de las relaciones oclusales óptimas de la dentición completa.
- Aspectos sistemáticos: medidas sistemáticas complementarias del tratamiento bucal y precauciones especiales en la actitud médica ante un paciente que presenta patología sistémica.
- Mantenimiento del caso: debe hacerse un mantenimiento de la salud periodontal tras el tratamiento ( 1997).
Proponen los siguientes objetivos y fases del tratamiento. El tratamiento periodontal tiene por objetivos, suprimir o eliminar la microflora periodontal patógena, reemplazo con flora normal, convertir las bolsas patológicas inflamadas, hemorrágicas y supurativas a tejido periodontal sano, reducir la bolsa periodontal a un surco gingival sano, aportar una superficie radicular biocompatible con el restablecimiento de tejido conectivo y adhesión epitelial sanos (Ibíd., Pág. 15).
-
- Fases del tratamiento periodontal
El tratamiento periodontal se ha dividido en las siguientes fases:
6.2.a. Tratamiento de urgencia
- Aliviar el dolor.
- Tratamiento de infecciones agudas.
- Tratamiento de lesiones traumáticas.
6.2.b. Fase preventiva
Esta fase tiene como objetivo modificar los hábitos de higiene oral del paciente, de manera que adopte un régimen diario de control de placa autoadministrado. Para esto es necesario desarrollar:
- Charlas de Prevención
- Instrucciones de cepillado dental.
- Uso del hilo dental, cepillo interproximal y estimulador gingival.
- Uso de enjuagatorios bucales terapéuticos como por ejemplo Gluconato de Clorexidina.
Las irrigaciones con clorexidina, dan ciertas posibilidades de detener el progreso de la enfermedad (Gousenbourger y Brecx, 1982). Sin embargo, las observaciones indican que los químicos no tienen accesibilidad a las estructuras periodontales profundas, cuando la encía fija y la encía alveolar están relativamente íntegras. Aún cuando se acepte, que en la periodontitis de fase tardía existe la posibilidad de ejercer algún efecto preventivo y tal vez terapéutico, hay que acotar que la clorexidina se inactiva ante la presencia de pus y sangre. Además las bacterias Porphyromonas gingivalis, desarrollan vacuolas cerca de la membrana celular, que tienen el poder de inactivar las moléculas de Clorexidina, esta bacteria es conocida como causante de enfermedad periodontal (Gousenbourger y Brecx, 1995).
6.2.c. Fase higiénica
La fase higiénica requiere un conjunto de procedimientos encaminados al control y eliminación de los focos infecciosos. En esta fase se incluye los siguientes aspectos:
- Examen radiográfico.
- Examen clínico periodontal (sondeo).
- Remodelado de restauraciones defectuosa.
- Obturación de caries.
- Ajuste oclusal.
- Raspado y alisado radicular (ultrasonido).
- Antibiótico terapia (Ej.: tetraciclina, metronidazol).
- Extracción de piezas desahuciadas.
Entre los objetivos de la fase higiénica se contempla observar del nivel de la cresta ósea, el ensanchamiento del espacio de la membrana periodontal, las patologías periapicales, la continuidad de la lámina dura, la reabsorción interna o externa; controlar la placa bacteriana, medir la profundidad de las bolsas periodontales y evaluar clínicamente los tejidos del periodonto. Además reducir la inflamación gingival a través de la eliminación completa del cálculo supragingival, mejorar la cicatrización y al mismo tiempo que controlar la infección alveolar ( Retana, G., Rojas, K., Op. cit).
En cuanto al raspado y alisado radicular es importante comprender que su objetivo consiste en restaurar la salud gingival, mediante la remoción completa de los factores locales de la superficie dental, que producen inflamación gingival: placa, cálculos y cemento alterado. El raspado elimina la placa y el sarro de la superficie dental, mientras que el alisado radicular, es el proceso mediante el cual se elimina el sarro residual enclavado en las porciones de cemento del área radicular, para lograr una superficie uniforme, limpia y dura. Cabe resaltar que ambos procedimientos se complementan y no son separados (Newman, M., Carranza, F., 1996).
Coto y Lastres señalan: “Las técnicas de raspado y alisado radicular, se utilizan tradicionalmente para la eliminación completa de las masas de cálculos adheridos a la superficie dentaria”. Demuestran que la remoción es incompleta (1999, Pág. 6).
6.2.d. Fase correctiva
Las Dras Retana, G y Rojas, K proponen como procedimientos correctivos los siguientes:
- Curetajes.
- Tratamiento reconstructivo o quirúrgico.
La fase correctiva tiene por objetivos el remover los restos tisulares y el tejido de granulación acelerando el proceso cicatrizal que induce a la reducción de las bolsas. Separa quirúrgicamente la encía de la mucosa y de los tejidos subyacentes, con el propósito de proporcionar visibilidad y acceso al hueso y a la superficie radicular.
- Curetaje gingival
Según Nabers y Stalker se define como: “Un procedimiento quirúrgico dirigido a la remoción del epitelio de la bolsa y del tejido de granulación subyacente” (1990, Pág., 64).
Se ha hecho una diferenciación entre curetaje gingival y subgingival. El primero consiste en la remoción del tejido blando inflamado, cuando la bolsa es supracrestal, mientras que el segundo se realiza cuando el procedimiento involucra los tejidos subcrestales o en bolsas infraóseas (Ibidem).
Algunos de los objetivos del curetaje gingival son eliminar o reducir la profundidad de las bolsas por medio de la cicatrización que sigue después de la remoción de tejido, facilitar el alisado radicular y el desbridamiento tisular, lo que proporciona una visión directa de la superficie dental (Retana, G., Rojas, K., Op. cit).
- Tratamiento reconstructivo o quirúrgico
Después de la fase higiénica se debe realizar la reevaluación de la condición periodontal, los puntos citados a continuación indican la necesidad de un tratamiento quirúrgico periodontal. Estas características son:
-
- La presencia de lesiones de furca.
- Bolsas infraóseas en áreas distales de los últimos molares.
- Áreas con contornos óseos irregulares y cráteres profundos que puedan requerir
un abordaje quirúrgico.
-
- Bolsas periodontales profundas, donde los irritantes radiculares no se puede eliminar en forma completa por otra técnica.
- Inflamación persistente en áreas con bolsas de moderadas a profundas.
Los doctores Lastres C.C. y Coto M.V, en su estudio: “Raspado y alisado radicular en piezas afectadas periodontalmente”, plantean que el cálculo y la placa dentobacteriana permanecen en las superficies lisas luego del raspado y alisado radicular y sugieren levantamiento de colgajo como el método mas efectivo para eliminar la placa y el sarro de la superficie radicular (1999).
Entre las técnicas reconstructivas o quirúrgicas de la fase correctiva del tratamiento periodontal tenemos:
- Cirugía mucogingival y periodontal, que incluye procedimientos de alargamiento coronal, gingivoplastía, osteoplastía, ostectomía, tratamiento de furcaciones (tunelización y amputación radicular), procedimientos de tipo cosmético como injertos laterales, de tejido conectivo subepitelial o gingival y los aumentos del reborde alveolar.
- Tratamientos regenerativos como los injertos óseos y la regeneración tisular guiada.
- Tratamientos radiculares (endodónticos).
- Exodoncia de piezas dentales no aptas para el tratamiento periodontal.
A continuación se describe la técnica quirúrgica periodontal de elección para el desarrollo del estudio.
- Técnica quirúrgica
Carranza y Sznajder afirman: “Se consideran técnicas quirúrgicas periodontales aquellos procedimientos que incluyen incisión o despegamiento de los tejidos blandos” (1996, Pág., 127).
Los procedimientos quirúrgicos periodontales comprenden el corte o remoción de tejidos blandos y duros en las estructuras de soporte de los dientes, con el propósito de restaurar la salud periodotal. Las técnicas aquí descritas son las utilizadas para llevar acabo la investigación que nos ocupa.
La técnica quirúrgica tiene por objetivos: lograr el acceso quirúrgico en bolsas profundas y tortuosas, asegurar la limpieza adecuada, alisar las superficies radiculares, facilitar el control de la placa y el cálculo, por medio de la reducción o eliminación de las áreas factibles de retención de los mismos, como por ejemplo el tejido gingival fibroso hiperplásico en el área retromolar. Proporcionar un medio adecuado para una prótesis, efectuar una terapia periodontal regenerativa para restaurar la función perdida del aparato de inserción periodontal y corregir anormalidades estéticas (Retana, G., Rojas, K., Op. cit; Carranza y Sznajder, Op. cit).
La técnica quirúrgica está dividida en tres fases. La primera de ellas corresponde a los aspectos prequirúrgicos, el cual incluye los siguientes puntos:
- Historia clínica
La historia de salud del paciente debe ser minuciosa. Debe de recoger todos los datos posibles acerca de sus antecedentes patológicos personales y familiares, como por ejemplo enfermedades crónicas, alergias medicamentosas y anestésicas,
además enfermedades infectocontagiosas, hábitos nocivos, o algún otro detalle importante para asegurar el éxito de cualquier procedimiento y para proteger la vida del paciente, del personal u operadores.
- Examen radiológico
Facilita al cirujano determinar la longitud, forma y proximidad de las raíces, así como la localización de las estructuras anatómicas como los senos maxilares por ejemplo (Ibidem).
- Sondeo
Consiste en introducir la sonda periodontal desde el margen gingival hasta los tejidos cercanos a la unión amelocementaria. La medición normal suele ser de 2 a 3mm. Cuando la profundidad sobre pasa ese límite indica la presencia de bolsas periodontales (Bascones, A., Pág. 3359, 1999).
- Control de infecciones
El control de infecciones es un conjunto de procedimientos, que deben llevarse en a cabo en forma rigurosa, para evitar complicaciones infecciosas. Dentro de estos procedimientos están: el uso de barreras de equipo, para operadores y para el paciente.
Las barreras para el equipo de acuerdo a las orientaciones de la empresa “HU-Friedy” son: protectores desechables que cubren con adhesivos plásticos, el asa lateral del “braket”, ambas agarraderas de la lámpara y el interruptor de la lámpara; tres cobertores plásticos, dos para el suctor de baja y alta potencia y uno para la “tree way”. Para el operador y personal asistente, la misma empresa recomienda el uso de un cubre bocas, guantes estériles, visores y batas quirúrgicas desechables para cada
uno de ellos respectivamente. Además se coloca una bata quirúrgica desechable y un babero impermeable al paciente para su protección.
Para la manipulación del instrumental, se cubre la mesa donde se colocan los instrumentos con papel sin esterilizar, no absorbente. Se coloca el casette de cirugía estéril que viene envuelto con dos papeles no absorbente. Uno de estos cubre la mesa y el otro, aísla el casette para evitar la contaminación. Se utiliza un casette completo de cirugía periodontal esterilizado según el sistema IMS, propuesto por la “Hu-Friedy” (Curso control de infecciones del Sistema IMS, 1999).
La segunda fase corresponde a los aspectos quirúrgicos, los cuales contemplan los siguientes pasos:
- Incisión
Existen diversos tipos de incisiones, a continuación se explican las de interés para el abordaje quirúrgico del estudio.
- La incisión papilar: se indica cuando existen bolsas periodontales localizadas en una superficie dental adyacente a una pieza sana.
- Incisión intrasurcal con incisiones horizontales sobre el reborde alveolar del espacio edéntulo: está indicada cuando existen bolsas periodontales en una pieza con espacio edéntulo a ambos lados o en cirugía ósea.
- Técnica de incisión intrasurcal para el levantamiento del colgajo
En este procedimiento las incisiones se efectúan intrasurcalmente por vestibular y lingual extendiéndolas hacia mesial y distal, seguido por el levantamiento del colgajo mucoperióstico de espesor total por vestibular y lingual para exponer las superficies radiculares enfermas. Está indicada cuando más de 3 piezas presentan bolsas periodontales o en cirugía ósea (Retana, G., Rojas, K., Op. cit).
La técnica con incisión intrasurcal es la que se utiliza para el procedimiento por colgajo. Carranza define: “Un colgajo periodontal es la parte de encía o mucosa que se separa quirúrgicamente de los tejidos subyacentes para permitir la visibilidad y el acceso al hueso y las superficies radiculares” (1993, Tomado de Bermúdez, D., 1999, Pág. 44).
Los procedimientos por colgajo son los que más se utilizan en los procesos quirúrgicos periodontales. Los colgajos tienen como propósito facilitar el acceso a las estructuras periodontales profundas, permiten remover adecuadamente el tejido de granulación inflamado y el cálculo, además de realizar una correcta remodelación ósea cuando sea necesario. Finalmente permite reposicionar la encía de la misma manera como la encontramos.
Las operaciones por colgajo tienen grandes ventajas como lo son: preserva la encía adherida existente, permite la exposición completa de la raíz, facilita el raspado y alisado radicular en forma adecuada, expone el hueso alveolar marginal para la correcta identificación de la morfología de los defectos óseos, preserva el epitelio bucal. Al quedar expuestas las áreas de furcación, se puede establecer el grado de relación diente – hueso, facilita la reubicación del colgajo para la adaptación del margen gingival, además es innecesario colocar apósitos quirúrgicos con un período postoperatorio favorable para los pacientes.
Los tipos de colgajos más usados son los mucoperiósticos de espesor total que están diseñados de tal manera que se interrumpa al mínimo el suministro vascular para proporcionar la posibilidad de una cicatrización óptima.
En un colgajo de espesor total se levanta todo el complejo gingival de tejido blando incluyendo la encía, la mucosa alveolar, el periostio desde la raíz y las superficies de hueso alveolar. Los colgajos de espesor parcial (mucoso) se utilizan cuando el periostio subyacente se tiene que preservar, como en la preparación de
sitios receptores para injertos libres de encía (Takei, H., et al, 1985). En este estudio se utilizan únicamente colgajos de espesor total.
- Procedimiento Quirúrgico (Anexo 3)
Se inicia la incisión por la superficie lingual o palatina para favorecer la visibilidad. Se coloca la hoja de bisturí entre el surco gingival y el diente, se desliza con firmeza desde la superficie distal hasta la superficie mesial de las piezas involucradas; posteriormente se hace la incisión por vestibular. Una vez terminadas ambas superficies, se procede al levantamiento del colgajo palatino o lingual y después del vestibular. Seguidamente, se realiza el curetaje eliminando el epitelio de la bolsa y el tejido de granulación de la cara interna de los colgajos. Luego se procede a realizar el raspado y alisado radicular. Si fuese necesario, se lleva a cabo una odontoplastía y/o una osteoplastía. Finalmente se reposiciona el colgajo, con el propósito de valorar la necesidad de eliminar tejido sobrante. De esta manera, se logra una buena adaptación y se minimiza la posibilidad de defectos anatómicos, que puedan dar origennuevamente a una bolsa periodontal. Una vez concluido el procedimiento, se asegura con una sutura interproximal (Retana, G., Rojas, K., Op. cit).
Entre las ventajas de la técnica quirúrgica tenemos que es relativamente sencilla, no incluye sacrificio extenso de los tejidos inflamados, favorece una nueva inserción más coronal, no hay desplazamiento apical marcado del margen gingival por lo que las superficies no quedan sumamente expuestas, lo que por razones estéticas es muy útil en regiones anteriores y principalmente si hay coronas de metal porcelana.
Es importante tener en cuenta algunos puntos durante la cirugía. Inicialmente el odontólogo debe asegurar el suministro sanguíneo a través de los colgajos y una hidratación adecuada, para lo cual la base de éstos deber ser amplia y de un espesor suficiente para mantener el epitelio vascular. Si este principio no se respeta se da como resultado un dolor postoperatorio considerable y pérdida excesiva de inserción y
de hueso alveolar marginal, además de la producción de isquemia y necrosis de los tejidos circundantes (Retana, G., Rojas, K., Op cit).
De igual manera se debe de controlar el sangrado operatorio. En las etapas iniciales de la cirugía periodontal, generalmente se produce un sangrado abundante de las estructuras tratadas, que se contrarresta mediante la compresión de éstas con gasa. La utilización de anestesia con vasoconstrictor, ayuda de modo significativo al reducir la hemorragia quirúrgica. Es importante recordar que la utilización de instrumentos como el aspirador, permite controlar el sangrado “in situ”, y nos brinda visibilidad durante la cirugía. Los procedimientos quirúrgicos como el raspado y el curetaje disminuyen el tejido de granulación inflamado, que es altamente vascularizado, y consecuentemente reduce la hemorragia durante el acto quirúrgico (Greenstein, G., 1993).
- Cierre de la herida
Con la sutura se busca producir la cicatrización por primera intención. El proceso inflamatorio moderado de los tejidos debido al acto quirúrgico, permite por la aproximación de estos, la cobertura total del hueso alveolar y una buena adaptación al diente. La formación de un coagulo de fibrina delgado proporciona un medio dentro del proceso que favorece la regeneración periodontal (Elek, S.D., Cohen, P.E., 1957; Robbins, S.L., Cotran, R.S., 1979).
Por último la tercera fase corresponde a los aspectos posquirúrgicos, que básicamente lo constituye la fase de mantenimiento. Los cuidados de mantenimiento constituyen la parte del programa destinado a preservar la salud periodontal del paciente y prevenir la recidiva del proceso. Esta se produce con la introducción constante de bacterias patológicas en la cavidad oral por medio de los alimentos, las bebidas y el aire. En el control de placa, es importante para prevenir la acumulación de la misma a largo plazo en la cavidad oral. El paciente debe comprender que la salud
periodontal sólo puede alcanzarse y mantenerse si se coordina bien la higiene oral y la ayuda que pueda recibir del clínico. Es esencial para mantener el programa una serie de citas con regularidad, por lo que el intervalo entre las citas de control deben programarse a 1, 3 o 6 meses según las necesidades individuales de cada paciente, realizando limpiezas para la eliminación de placa y sarro que puedan provocar la recurrencia de la enfermedad. (Barrios, G., 1993).
Comenta el Dr. F.R. Saglie y colaboradores: “La recurrencia clínica de la enfermedad periodontal puede ser causada por los remanentes de placa y cálculo” (Saglie, F.R., Johansen, J,R., Feo, M.F., Pág. 55, 1987).
En las citas periódicas se valoran los siguientes puntos: comprensión por parte del paciente de la importancia del control de placa bacteriana, mantenimiento del índice de placa entre un 10% y un 20%. Valoración de la inflamación, sangrado gingival, niveles de inserción y profundidad de sondeo. Se remueve la placa y el cálculo, y se pulen las piezas dentales. Además, se valora cambios oclusales y en la movilidad dental, de ser necesario se lleva a cabo ajustes oclusales o ferulizaciones para iniciar los tratamientos restaurativos y protésicos (Ibidem).
Finalmente, se debe valorar radiográficamente el hueso alveolar, al menos, una vez cada dos o tres años.
- Cicatrización después del tratamiento periodontal
La respuesta del periodonto al daño de los tejidos, es muy similar a la cicatrización de otros sistemas orgánicos. El huésped debe de utilizar mecanismos que aseguren su supervivencia ante invasiones microbianas, proporcionando un relleno temporal que facilita el movimiento de fagocitos y células de reparación al sitio de la
herida, que reemplacen el tejido dañado. Este mecanismo es sumamente controlado. La cicatrización está dirigida en forma de cascadas celulares muy ordenadas, secuenciales y predecibles; de esta manera que cualquier hecho particular depende del que lo precede (Genco, R., J., Op. cit).
El proceso de cicatrizaciónconsiste en el reemplazo de tejido conectivo bien organizado de cualquier clase, por una masa de tejido conectivo en su mayoría fibroso, que constituye el tejido cicatrizal. Este proceso demanda en primer lugar la limpieza de la zona, cuya función la realizan los macrófagos, eliminando restos orgánicos, fibrina y cuerpos extraños. La reconstrucción del daño está dada por los fibroblastos (Benestad, H., et al, 1980).
Gran cantidad de factores, en especial la contaminación microbiana de la herida, extiende y cambia la índole del proceso inflamatorio; la migración epitelial de los márgenes de la herida empieza 24 horas después de la agresión quirúrgica, pero la remodelación continúa durante meses, comprendiendo complejas interrelaciones funcionales y estructurales de hueso, ligamento y cemento (Ibid, Pág. 403).
8.1. Regeneración, nueva inserción y reparación
En su mayoría los tratamientos periodontales causan agresión a los tejidos, los cuales tienen dos maneras de restaurarse: regeneración y reparación.
El término de regeneración se utiliza para describir el crecimiento de los tejidos complejos o miembros que son idénticos a los perdidos, pero en general los mamíferos no poseen la capacidad de regeneración espontánea de sistemas u órganos. En periodoncia hay casos en donde la correlación funcional y estructural del periodonto dañado, aparenta estar sano clínicamente; sin embargo, la formación de cemento, ligamento periodontal o hueso alveolar nuevo en las áreas donde estas estructuras se
han perdido, se comprueba histológicamente. Otro ejemplo de regeneración periodontal es la formación de la adherencia epitelial unida a la superficie de la pieza y el restablecimiento de las fibras gingivales funcionalmente orientadas en la lámina propia. Sin embargo, los tejidos periodontales gravemente afectados por la enfermedad periodontal, no son regenerados por completo. Inclusive rara vez se da la regeneración completa, por lo que el proceso cicatrizal luego del tratamiento, se lleva a cabo en su mayoría por medio de la reparación.
En el proceso de reparación, los tejidos dañados son sustituidos por otro tejido, que no cumple las mismas funciones de los integumentos originales. Si bien se observa una disminución en el sondeo posquirúrgico en el tratamiento, éste es producto de la nueva inserción de un epitelio de unión largo con reparación del tejido conjuntivo y no de la regeneración del hueso alveolar o del cemento (Canton y col., 1980). La reparación del tejido conectivo se denomina reinserción, que es un proceso mediante el cual se fijan nuevas fibras de ligamento periodontal en el cemento de nueva formación y del epitelio gingival que se inserta en la superficie radicular. La adaptación epitelial es la aposición estrecha del epitelio gingival a la superficie del diente, sin la eliminación completa de la bolsa. La posibilidad de lograr una nueva inserción aumenta al eliminar la infección y al corregir la movilidad excesiva (Carranza, F., Perry, D., 1988).
La causa principal de la movilidad dentaria es la pérdida del tejido óseo alveolar de soporte, cambios inflamatorios del ligamento y trauma oclusal. La movilidad producida por los procesos inflamatorios y el trauma de la oclusión pueden ser corregidos; sin embrago, la movilidad causada por la pérdida ósea no ofrece grandes posibilidades de reparación ( Ibíd., Pág. 159).
8.2. Cicatrización epitelial y del tejido conjuntivo
La cicatrización del epitelio periodontal se debe analizar de dos maneras distintas. La primera, se da cuando la separación de la unión dentogingival de la superficie del diente, se presenta después del raspado y alisado radicular. La segunda -que compete a nuestro estudio- se presenta en las heridas donde se retira por completo la unión epitelial, producto de curetajes extensos o resecciones quirúrgicas. En estos casos después de retirar la adherencia epitelial, el epitelio de unión nuevo se origina a partir del borde del epitelio bucal (Takata y col., 1986). Las capas de epitelio que migran, se originan de la capa basal del epitelio bucal en el borde de la herida, lo cual se observa de 24 a 48 horas después de la cirugía. El lecho de tejido conjuntivo se cubre velozmente con epitelio de unión regenerado, cuya producción dura de 5 a 12 días.
La cicatrización del tejido conjuntivo periodontal está mediada por un proceso inflamatorio posterior a la intervención, que provoca el acceso quirúrgico. La invasión a los tejidos induce la liberación de mediadores biológicos agudos (neurotransmisores como la serotinina y la histamina, las citosinas, etc.), la activación del factor Hageman que libera quininas y el sistema de complemento. En su inicio los mediadores inducen al aumento de permeabilidad micro vascular, vasoconstricción, protección contra microorganismos orales y atracción de células al lugar, llenando la herida de plaquetas y fibrina, que en conjunto forman micro coágulos (Kurkinen, M.,1980).
La llegada de los neutrófilos al sitio de la agresión, desencadena los hechos inflamatorios posteriores. Constituyen la defensa celular primaria y colaboran en la eliminación del tejido enzimático dañado. La secuencia continúa con la aparición de los macrófagos cuya función principal es la limpieza de la herida, además de elaborar factores de desarrollo que regulan los fibroblastos. El acontecimiento final en la respuesta celular inflamatoria es un infiltrado linfocítico que produce la liberación de
linfocina y la interacción antígeno-anticuerpo que se encarga de controlar la aparición de infección y desbridación de la herida.
Durante las fases fibroblástica y de remodelación de la cicatrización, los fibroblastos y las células endoteliales son atraídas al sitio de la agresión desde los tejidos adyacentes; proliferan y forman el tejido de granulación. Los fibroblastos producen colágena, fibronectina y glucoproteínas, mientras las células del endotelio organizan brotes de capilares que se anastomosan a los vasos sanguíneos existentes. La herida se transforma de un tejido de granulación celular, en un tejido conectivo vascular, de donde parecen surgir las células que producen la regeneración del aparato de inserción, que incluye cemento, ligamento y hueso alveolar (Melcher, A.H., 1976).
8.3. Patrones histológicos de la cicatrización periodontal
La cicatrización posterior a un tratamiento periodontal muestra uno o más de seis patrones histológico generales, los cuales se describen a continuación:
- Sin reparación.
- Epitelio de unión largo unido a la superficie radicular.
- Inserción de tejido conectivo a ésta superficie.
- Hueso nuevo separado de la superficie radicular.
- Hueso nuevo con resorción radicular, anquilosis en ésta superficie o ambas patrones de cicatrización.
- Nuevo aparato de inserción.
Cada patrón está influido por una serie de elementos que pueden alterarlos, entre estos: el control de placa, la estructura inicial del daño óseo, el tratamiento empleado, la fuente de las células de repoblación y el cuidado de mantenimiento postoperatorio (Robertson, P.B., 1983; Ramfjord, S.P., 1987).
El primer patrón, cual es la reparación deficiente, se relaciona con el control inadecuado de infecciones, limpieza incorrecta de la lesión y ausencia de un programa de mantenimiento a largo plazo (Ramfjord, S.P., 1984).
La cicatrización con un epitelio de unión largo apical a la localización del epitelio unido a la superficie radicular, se da tanto en bolsas infraóseas como supraóseas preexistentes. Este es el patrón fundamental de cicatrización después del tratamiento periodontal (Caton, J., Nyman, S., 1980; Caton, J., et al, 1980).
La inserción de tejido conectivo a la superficie radicular se denomina reinserción. Los tres últimos patrones incluyen la formación de hueso que se presenta en defectos infraóseos luego de la limpieza de la lesión y de la utilización de materiales de injerto, o debido a procedimientos que favorecen la regeneración de células del ligamento periodontal.
Se ha demostrado que la cicatrización luego de cualquier forma de tratamiento periodontal está dada por formación de un epitelio de unión largo hacia la superficie radicular, además de zonas limitadas de inserción del tejido conectivo, hacia la zona apical de la lesión. Por lo tanto no se observa formación de cemento nuevo e inserción de tejido conectivo, en las áreas coronales de la superficie radicular afectada por periodontitis, que anteriormente fueron cubiertas por tejido conectivo gingival (Crigger, M., et al., 1978).
La nueva formación de hueso es común luego del injerto óseo o mediante tratamientos que favorezcan tal proceso. Es posible lograr la recuperación de todo el aparato de inserción en las áreas más apicales de las lesiones, pero no se sabe con exactitud cuanta reinserción representa (Genco, R., J., Op.cit).
8.4. Cicatrización posterior a cirugía por colgajo
Inicialmente (0-24 horas), se presenta una unión entre el colgajo y el diente o la superficie ósea por medio del coágulo sanguíneo, que contiene un retículo de fibrina con presencia de leucocitos PMNs, residuos de células dañadas, vasos capilares en los márgenes de la herida, bacterias y un exudado o trasudado resultado de la agresión a los tejidos (Carranza, F., Newman, M., 1998, Pág. 645).
De uno a tres días posteriores a la cirugía periodontal, las células epiteliales migran sobre los bordes de la lesión, presentando una respuesta inflamatoria mínima.
Una semana después, se establece una primera conexión del epitelio a la raíz por medio de los hemidesmosomas y la lámina basal. El coágulo empieza a ser remplazado por un tejido de granulación que deriva del tejido conectivo de la gíngiva y el ligamento periodontal. Dos semanas después del acto quirúrgico, las fibras de colágena se observan microscópicamente paralelas a la superficie dental. La unión del colgajo a la pieza dental todavía es débil, pero el aspecto clínico es casi normal (Ibidem).
Un mes después de la cirugía es posible observar la epitelización completa del surco de la gíngiva, con una inserción epitelial bien definida e inicia el orden funcional de las fibras supracrestales (Carranza, F., Newman, M., Op. cit, Pág. 646).
Los colgajos de espesor total –como los utilizados en el presente estudio- producen necrosis ósea superficial debido a la exposición completa del hueso durante la cirugía. La actividad osteoclástica continúa un máximo de seis días, esta actividad produce una pérdida ósea aproximada de un 1 mm, siendo aún mayor si el hueso es delgado (Ibidem; Wilderman, M., Pennel, B., et al, 1970).
9. Clínica e histología
Si se ha observado que el Periactil® actúa acelerando el proceso de cicatrización y reduciendo los procesos inflamatorios, el estudio de las manifestaciones clínicas e histológicas del periodonto, debe permitir comprobar este hecho. En tal sentido es necesario analizar los distintos aspectos teóricos que respaldan el estudio histológico de los tejidos.
El término histología se utiliza para referirse a la anatomía microscópica de tejidos, órganos, células y sistemas orgánicos. La histología no se dedica solamente al estudio de las estructuras anatómicas de los diferentes componentes del cuerpo humano, sino que a la función de los mismos, inclusive, su biología celular, bioquímica, fisiología y patología (Leslie, P.G., James, L.H., 1997).
La importancia del estudio histológico de este trabajo, radica en las alteraciones que se producen en los diversos tejidos del periodonto, al comparar las biopsias posquirúrgicas de los casos tratados con Periactil® y los controles, que reciben únicamente las indicaciones convencionales posteriores a una cirugía periodontal.
-
- Etapas de la preparación tisular
Para poder estudiar histológicamente los tejidos, es necesario recurrir a una gran cantidad de técnicas que se resumen a continuación, según los conceptos esbozados por Leslie, P.G y James, L.H. en su obra “Histología: texto y atlas”.
El primer paso es la fijación, que consiste en el retardo de alteraciones del tejido después de la muerte, mediante una serie de químicos. Este procedimiento pretende conservar la estructura normal de los integumentos.
Los fijadores más utilizados son el formaldehído y el líquido de Bouin. Una vez fijados los tejidos se prosigue a la deshidratación y aclaración de los mismos, ya que la mayor parte de los tejidos contiene gran cantidad de agua. Para ello se utiliza una serie de baños de alcohol (iniciando con concentraciones de 50% hasta llegar al 100%), que retiran el agua de los tejidos. Posteriormente se tratan con xilano para volver el tejido transparente y que además, sea compatible con la parafina fundida.
La parafina es la que se encarga del embebimiento o infiltración, que consiste en sumergir los tejidos en la misma, con el fin de distinguir las células sobrepuestas y la matriz extracelular. Una vez que el tejido queda infiltrado, se coloca en un recipiente pequeño que se cubre con parafina fundida. Se deja endurecer para realizar los cortes.
Los cortes de aproximadamente 5 a 10 micras, se realizan en un aparato llamado micrótomo, el cual posee una hoja y un brazo con se desplaza sobre el bloque de parafina. Una vez que se realizan los cortes, estos se montan en una lámina de vidrio cubierta con adherente. Como la mayor parte de los constituyentes tisulares tienen una densidad óptica muy similar, deben teñirse para poder ser observados al microscopio. La tinción se realiza con colorantes solubles al agua. Inicialmente se debe retirar la parafina del corte, rehidratarlo y teñirlo. Una vez concluido este último paso se debe deshidratar el tejido para poder fijarlo de manera permanente en el portaobjetos (1997).
Sin embargo, no sólo la parte histológica es fundamental para el estudio, la observación clínica constituye su complemento. La condición intraoral es indispensable tanto para el diagnóstico de la enfermedad, como para valorar la evolución de la misma. Entre los aspectos clínicos de importancia tenemos: el color de la encía, la presencia de hiperplasias, la profundidad del sondeo y tamaño de las bolsas periodontales, la cantidad de placa y sarro, persistencia de movilidad dental y sangrado gingival.
La coloración de una encía afectada por la enfermedad periodontal, es de color rojizo amoratado, por lo general presenta hiperplasia gingival (inflamación de la encía como mecanismo de defensa por parte del organismo), la cantidad de placa y sarro dental es abundante, puede observarse en la mayoría de los casos movilidad dental y sangrado gingival. Una vez realizado el tratamiento periodontal, a la sexta semana es considerable la disminución de los síntomas y es clínicamente palpable. La coloración de la encía cambia a un rozado pálido, la inflamación gingival desaparece en su mayoría, la cantidad de placa, sarro y movilidad dental, disminuyen al igual que el sangrado.
10. El Periactil®, sus principios activos y su capacidad regenerativa
El Periactil® es un medicamento que combina una solución tampón estabilizadora capaz de absorber ácidos y bases, sin cambiar de pH., en la cual se suspenden pequeñas dosis de aloe vera, ácido salicílico y fosfazenos (En URL http://www.geocities.com/periactil/Max4.html).
La solución tampón acuosa está constituida a base de sodio, potasio, fósforo, azufre y nitrógeno. La sustancia produce una estimulación en la aplicación del medicamento que junto a sus principios activos magnifica el efecto terapéutico. El aloe vera (sábila), es conocido por sus acciones antiinflamatorias, antisépticas y cicatrizantes, mientras que el ácido salicílico se conoce por su acción queratolítica, antivírica y antiprostaglandínica (Ibidem).
Periactil® potencializa la capacidad regenerativa en heridas cutáneas, dicha capacidad es de tipo “ortoqueratótico”, es decir, produce una reconstrucción completa y abundante de forma muy ordenada (Ibidem).
En la tabla siguiente se presenta su composición porcentual.
Figura 15: Composición Porcentual del Periactil®.
| Nombre del producto | Componentes | Porcentaje |
| Periactil® | Ácido Salicílico
Aloe vera AcP |
1,27%
0,32% 98,41% |
| Total | 100,00% |
Fuente: Laboratorio de Ensayos Biológicos, Universidad deCosta Rica, dic., 2000.
Periactil® está indicado para usos menores que involucren procesos cicatrizales como cortaduras, picadas y raspones. Tiene la capacidad de penetrar por los poros de la piel lo que permite tratar cicatrices ya consolidadas (Feoli, E. Op.cit). Es una solución enteramente fisiológica de carácter no tóxico, como lo demuestran los análisis realizados en el Laboratorio de Ensayos Biológicos de la Universidad de Costa Rica.
-
- Acción regenerativa de Periactil® en el periodonto
La primera línea de defensa en el surco gingival, se basa en los anticuerpos y el complemento antígeno-anticuerpo, los cuales migran al líquido crevicular. Sin embargo, existen microorganismos como el A. actinomycetemcomitans y P. gingivalis, que son resistentes a los mecanismos antibacterianos humorales, en especial al complejo de ataque a la membrana, que forma el complemento y las lisinas del suero (derivadas de las plaquetas, las proteínas de fase aguda y las lisozimas); de ahí se comprende que la defensa durante la enfermedad periodontal, no se basa estrictamente en factores humorales (Feoli, E. Op. cit).
Por dichas razones existe en el surco gingival otra línea de defensa muy peculiar, conformada por la estratificación de los leucocitos (90% de los cuales son neutrófilos), que se interponen entre la placa dental, la unión epitelio-dental y el epitelio gingival. Es una pared de neutrófilos sin igual en el cuerpo humano, que se adosa al epitelio del surco. Permite la fagocitosis de bacterias, aún fuera de las barreras epiteliales del organismo. Es a la vez un órgano secretor y fagocítico no específico. Sin embargo, en ciertas condiciones, puede actuar conjuntamente con los anticuerpos específicos del líquido crevicular e inducir el fenómeno de citotoxicidad celular dependiente del anticuerpo, en forma similar a lo que ocurre con los monocitos en otra fase más tardía de la inflamación. Por lo que estos mecanismos, convierten a dicha pared en una verdadera arma de defensa de primera línea, como se observa en la siguiente ilustración (Loesche, et al, 1983. Citado por Feoli, E. Op. cit).
Figura 16: Barrera Leucocitaria.
Fuente: En URL: http://www.geocities.com/periactil/Proto1.html, citado por Feoli, E., comunicación personal, 2001.
Durante la enfermedad periodontal los neutrófilos tienen que trabajar en un ambiente hipóxico por excelencia. Lo atestigua los microorganismos que viven en el surco, en su gran mayoría anaerobios y que pueden sobrevivir en ambientes entre 0,5% y 8% de concentración de O2, muy por debajo del 20% normal. Las mediciones del oxígeno en el surco gingival, fluctúan alrededor del 0,6% y 1,8% del mismo. A pesar de que los neutrófilos llevan a cabo sus funciones en ambientes hipóxicos y son las únicas células linfohemáticas que poseen ese atributo, se debate mucho la capacidad de las mismas para llevar a cabo el proceso de fagocítico en ambientes con bajas concentraciones de O2 (Rylander et al., 1977. Citado por Feoli, E., Op. cit).
Es indudable que los neutrófilos controlan la ecología oral en el surco y protegen la unión del epitelio al diente, ya que se observa diseminación apical de a placa bacteriana, 4 días después de haber eliminado la pared de neutrófilos. Es notable como se asocian los problemas de disfunción de los neutrófilos como la neutropenia y varias formas de periodontitis (Op. cit).
A pesar de la conveniencia de recabar energía a partir de la glicólisis anaeróbica, no está clara la capacidad de los neutrófilos para estabilizar el fagosoma y el fagolisosoma, estableciendo un sello firme ante los patógenos, mediante la fagocitosis de las bacterias ( figura 17). Cuando este mecanismo falla, se desencadena la cascada de destrucción tisular de los tejidos del huésped, la destrucción de la adherencia epitelial, y el establecimiento de las bolsas periodontales; es decir que los neutrófilos son una espada de doble filo, protegen el periodonto por un lado, pero a la vez, pueden ser un factor en el establecimiento de la periodontitis (Lamster y Novack, 1992. Citado por Feoli, E. Op, cit).
Figura 17: Fagocitosis.
Fuente: Enciclopedia Temática Biología Argos Vergara, 1995.
Los neutrófilos son más efectivos en sus funciones cuando recurren al uso de la oxidación fosforilativa que es un mecanismos letal, en presencia de suficiente oxígeno. Cuando estos mecanismos están ausentes, los neutrófilos pueden necesitar el doble del tiempo para fagocitar los patógenos periodontales, lo que indica que los neutrófilos conservan sus mecanismos letales oxidativos y recurren a mecanismos anaeróbicos como medida de último recurso, lo que en estados patológicos resulta insuficiente (Miyasaki, et al. 1986, en URL http://www.dent.ucla.edu:81/pic/members/immunology/index.html).
La salud de la hendidura gingival y sus trastornos, se comprende más fácilmente si se considera otros parámetros. El análisis del potencial redox del fluido gingival, revela que su valor normal es de +250 mV. Durante la enfermedad, este valor disminuye lentamente hasta –150 mV (Kenney y Ash, 1969. Citado por Feoli, E. Op. cit). Las condiciones de un ambiente negativo en el potencial redox significa, que en los fenómenos de oxireducción, el balance se inclina a favor de la bacteria, que gana electrones. Los organismos capaces de sobrevivir en dichos ambientes, compiten con el resto de los organismos presentes y barren con los electrones. Las bacterias anaeróbicas pueden sobrevivir hasta en extremos de –370 mV y continuar capturando electrones, lo que les permite prosperar en condiciones adversas y protegerse. Para que
los neutrófilos puedan recibir el electrón, se requiere de al menos de –160 mV. En esas condiciones, los mecanismos de respiración oxidativa se ven alterados ya que no disponen de los electrones necesarios para reducir el O2, que es el receptor final en la cadena de la respiración de las mitocondrias. Es como si los neutrófilos estuvieran invernando, es decir que la respiración mitocondrial entra en latencia (Op. cit).
Periactil® tiene la particularidad de poseer un potencial redox entre +150 mV y +190 mV, lo que acompaña a un microamperaje de 250 mA. Esto permite que la balanza se incline a favor del neutrófilo captando los electrones del medio donde debe ejercer su acción. Estas propiedades en heridas de piel, actúan controlando la asepsia y por ende, mejorando el proceso de cicatrización. En tal sentido, ejerce una función bactericida y cicatrizante (Feoli, E, Op. cit).
Se considera que con la aplicación de Periactil®, se normaliza el efecto del potencial redox, en el líquido del surco gingival. Cabe la posibilidad de restituirle a los neutrófilos sus mecanismos de defensa de índole oxidativo, lo cual hace pensar que este medicamento, puede mejorar las cualidades naturales de defensa que posee el periodonto. Es probable que los beneficios sean extensivos a pacientes con disfunciones en la producción o función de los neutrófilos (Ibidem). La capacidad de mejorar esas defensas con el empleo de un método fisiológico, práctico y económico, como es el Periactil®, justifica la realización del estudio.
10.2. Capacidad regenerativa del ligamento periodontal con la utilización Periactil®
Los elementos celulares del ligamento comprenden: osteoblastos y osteoclastos, fibroblastos, restos epiteliales de Malassez, células mesenquimales indiferenciadas, cementoblastos y cementoclastos, los cuales se disponen alrededor de los elementos neurovasculares. De acuerdo a su función, se ubican cerca al tejido que
deben de sintetizar. Por ejemplo, los osteoblastos se localizan en la parte externa del ligamento, desde donde reabastecen las necesidades óseas del alvéolo; los cementoblastos se localizan en su parte interna, cerca de las raíces donde fortalecen la firmeza del diente. También se destacan las células mesenquimales indiferenciadas, de cuya estimulación puede resultar sorprendentes reparaciones tisulares. Esta condición de ser multifunciónales explica que sean la fuente, de donde se reabastecen las células del ligamento (Feoli, E, Op.cit).
En la parte central de éste, se disponen la mayoría de los fibroblastos; los cuales fortalecen su estructura fibrilar y su espesor. La estimulación de las células restantes, debe mejorar la adherencia del diente al alvéolo, a la encía y al ligamento, recuperar la pérdida del cemento y el hueso. Las experiencias en la aplicación del Periactil® en heridas ortopédicas complejas, evidencian reparaciones con abundante migración epitelial, excelentes reparaciones de tejidos blandos y de huesos largos. De ahí que se infiera que actúe de forma similar en ligamento periodontal, aspecto que debe ser comprobado (Ibidem).
10.3. Posibilidades de Periactil® como agente antiperiodontítico
El Periactil® posee un poder buffer y un pH de 6. La tendencia a la estructuración del solvente y la activación del agua por agrupamiento de manojos de moléculas de H20, con mejor orientación espacial, lo hace apto para fines biológicos. La acción cicatrizante de sus principios activos, lo convierten en una agente para la prevención, el tratamiento de afecciones de las encías, del periodonto y de la mucosa oral (En URL http://www.geocities.com/periactil/Periodont.html).
Las observaciones no controladas, señalan el poder reparativo de Periactil® en la mucosa oral, es similar al constatado en piel. Probablemente el producto favorece la
deposición de fibronectina y previene que las bacterias compitan para ligarse a esta proteína. El bloqueo que las bacterias ejercen sobre esta proteína, anula su estímulo fisiológico sobre las integrinas. Estas propiedades cicatrizantes, se prueban en estudio experimental realizado en cerdos, en el período de diciembre de 1998 a septiembre de 1999, en la Escuela de Veterinaria de la Universidad Nacional (UNA); los resultados de este estudio fueron presentados en el Congreso de Veterinarios, celebrado en el Hotel Corobicí, durante la semana del 8 de noviembre de 1999, como se señaló en los antecedentes (Feoli, E., Arrieta, A., Murillo, J., Op. cit).
10.4. Efecto bactericida
El efecto bactericida de Periactil® se ha observado más en la práctica clínica que en estudios “in vitro”. Es indudable que las heridas tratadas con este medicamento, se limpian y se mantienen desinflamadas, libres de detrito y exudados después de un período corto de tratamiento (Feoli, E., comunicación personal, 2000).
En la cavidad oral no obstante, puede haber otros elementos que contribuyen a la normalización y control de la flora bacteriana. Los componentes del producto, hacen pensar que puede ser un óptimo preservante y estimulador del sistema de la peroxidasa de la saliva, potenciando su función bactericida. La presencia de azufre, nitrógeno y carbono, señalan que el medicamento contribuye a la tríada: peróxido, tiocianato y peroxidasa, como se observa a continuación:
Peroxidasa H2O2 = Peróxido de hidrógeno
SCN = Perioxidasa
H2O2 + SCN = OSCN + H2O OSCN = Hipotiocinato
H2O = Agua
Fuente: Feoli, E. Acción regenerativa de Periactil® en el periodonto.
En URL http://www.geocities.com/periactil/Periodont.html
La saliva humana inactiva los peróxidos y al hipotiocianato resultante de la reacción, estimulada por la peroxidasa. Los iones del OSCN- se ligan a los radicales SH+ de las bacterias, e inhiben su crecimiento. Al penetrar la membrana bacteriana, inhiben la síntesis de la glucosa de la bacteria, cuya depleción actúa bloqueando el crecimiento bacteriano ((Feoli, E., comunicación personal, 2000).
La ingestión oral de carbohidratos principalmente, estimula la actividad bacteriana y la producción de peróxido. El sistema de la peroxidasa se activa y se forman los radicales inhibitorios OSCN-. La presencia de una baja concentración de radical inhibidor en la saliva, (20-30 M), inhibe el crecimiento de las bacterias peroxidógénicas (Ibidem).
Este mismo mecanismo inhibe la mayor parte de bacterias anaeróbicas de las enfermedades del periodonto, tales como capnocytophaga y selemona. Niveles de hasta 100 M son posibles (Perraudine, J., 1998-1999). Mediante la aplicación de Periactil® se puede mantener estos niveles de radicales inhibidores, para controlar parte de la ecología oral (En URL http://www.geocities.com/periactil/Periodont.html ).
Se ha observado en forma no controlada, que cuando se usa el Periactil® en forma constante y con un dentífrico que no contenga peróxidos, disminuye la cantidad de sarro que se acumula. La menor cantidad de sarro que se acumula, se desprende fácilmente. Si la práctica se mantiene en forma permanente, el sarro tiende a desaparecer (Ibidem).
Una cavidad oral donde se mantiene un balance adecuado de salivación, con el efecto protector de la peroxidasa y un pH cerca de la neutralidad, es menos propensa a desarrollar problemas infecciosos. No es de excluir la posibilidad de que las bacterias peroxidógenas, sean controladas debido al efecto antibacteriano de Periactil® (Feoli, Op.cit).
D. Diseño metodológico
- Tipo de estudio
El estudio es de tipo experimental de casos y controles, con prueba de hipótesis, la cual se define en función de las características de la enfermedad periodontal.
- Justificación de los objetivos específicos
El objetivo específico 1: identificar las características generales y de salud de los grupos de estudio, cobra gran importancia, ya que los procesos de salud, correlacionan con las variables edad, sexo, antecedentes patológicos personales (APP) y antecedentes patológicos familiares (APF). La edad es una variable que en el caso del presente estudio, relativo a la enfermedad periodontal crónica del adulto, tiene gran relevancia. La prevalencia de esta entidad nosológica es más frecuente y grave en personas mayores de 35 años. Cuando se presenta a edades menores, el pronóstico es aún más desfavorable. Además el sexo es importante a la hora de seleccionar los casos y controles, aunque la teoría afirma que afecta por igual a ambos sexos. En cuanto a los APP, enfermedades crónicas como la Diabetes Mellitus, enfermedades que exigen irradiación o quimioterapia y otros procesos infecciosos que inmunosuprimen al paciente, afectan el pronóstico de la enfermedad, así como la recuperación del paciente. Los procesos de cicatrización en estas personas son mucho más lentos y susceptibles de complicaciones. Es más, personas con estos padecimientos como los que se mencionan anteriormente, quedan excluidos del estudio. Los APF hablan de posibles riegos y predisposiciones de los pacientes durante el tratamiento.
El objetivo específico 2: establecer la correlación entre Periactil® y su efecto en la cicatrización posquirúrgica, se convierte en la hipótesis central del estudio. Para someterla a comprobación, se define que este producto es la variable independiente,
que afecta el proceso de cicatrización posterior a la cirugía periodontal, disminuyendo el tiempo de la misma y mejorando la condición clínica del paciente, mediante los indicadores que se establecen en la variable dependiente.
El objetivo específico 3: establecer la correlación entre Periactil® y su efecto en los tejidos periodontales de soporte, mediante la observación radiológica e histológica es fundamental, ya que una adecuada cicatrización, debe producir cambios favorables en las estructuras y los tejidos, disminuyendo los síntomas de la enfermedad.
Por tratarse de un estudio experimental es necesario controlar una serie de variables que son las que dan la validez interna al estudio, que se describen en el acápite de variables fijas.
3. Variables
3.1. Variable independiente
- El Periactil® utilizado en los casos.
3.2. Variable dependiente
- Efectos del Periactil® en el proceso de cicatrización de la cirugía periodontal, medido por medio de los siguientes indicadores: índice de placa dentobacteriana, índice de hemorragia gingival, profundidad de sondeo y movilidad dentaria, los cuales deben ser menores en las mediciones de los casos que de los controles. Además debe haber diferencias en la altura alveolar, en la densidad ósea y en los
- tejidos de soporte, como lo sugieren los fabricantes.
3.3. Variables fijas
- Enfermedad periodontal severa que requiera abordaje quirúrgico, en los casos y controles.
- Cirugía periodontal. Utilización del mismo procedimiento quirúrgico en los casos y controles.
- Utilizar la misma pasta dental y técnica de cepillado en la fase de mantenimiento.
-
- Consentimiento informado
-
A los casos y controles se les explica en qué consiste el tratamiento y que se les va tomar muestras para el estudio. Si están de acuerdo en participar, a los casos se les solicita firmar el consentimiento informado para la aplicación del producto en la cirugía y se compromiso para continuar su uso en la fase de mantenimiento (Anexo 4).
5. Criterios de selección
5.1. Casos
- Se seleccionan pacientes afectados por enfermedad periodontal severa que requieran de tratamiento quirúrgico.
- Se incluye tanto hombres como mujeres.
- Rango de edad: 30 – 65 años, aunque se pueden considerar excepciones que ameriten un tratamiento resolutivo (por ejemplo, portadores de periodontitis juvenil).
- Los (as) pacientes deben tener hecha la fase preventiva e higiénica del tratamiento periodontal, antes de empezar el estudio.
5.2. Controles
Se utilizan los mismos criterios de selección de los casos a excepción del uso del medicamento en experimentación.
- Número de casos y controles
- Número de casos: los que se presenten en los cuatrimestres de septiembre a diciembre del 2000 y enero a abril del 2001, que resultan en 20 casos.
- Número de controles: el mismo de los casos, por cada caso un control. Es decir que él número se selecciona intencionalmente de acuerdo al tiempo y los recursos disponibles.
- Procedimientos generales
- Se realiza la ficha clínica que incluye: datos personales generales, antecedentes patológicos personales y hábitos higiénicos.
- Se toman radiografías periapicales de las piezas a intervenir con la utilización del Hawe.
- Se procede a llenar el periodontograma que contiene: índice de placa, índice de hemorragia gingival, sondeo periodontal y tipo de movilidad.
- Se toma la biopsia de tejido gingival, con el propósito de llevar a cabo el estudio histológico en el proceso de cicatrización.
- Inicia el procedimiento quirúrgico convencional.
- A los casos se les irriga con 2cc de Periactil®, antes de efectuar la sutura y 1cc después de la misma.
- Una vez operado el paciente se procede a efectuar la fase de mantenimiento que consiste en aplicar el producto líquido con el cepillo dental antes de efectuar el procedimiento de higiene habitual y después de concluido el mismo.
- Valorar a los casos y los controles al mes de realizada la cirugía. En esta cita de control se extraen las biopsias finales de tejido gingival, así como el sondeo, índice de placa, hemorragia.
- Una cita al tercer mes para la toma de radiografías finales, sondeo final y valoración de la movilidad dental.
- Las radiografías finales serán evaluadas con el Dr. Alejandro Hernández, en donde se valoran los cambios que se observan en la densidad ósea y aumento de la altura ósea alveolar, y se clasifican los pacientes de acuerdo a los siguientes criterios:
Figura18: Criterios radiográficos.
| Cambios Favorables | Aumento de la altura ósea o aumento de la densidad ósea. |
| Cambios Desfavorables | Disminución de la altura ósea o aumento de la densidad ósea. |
| Sin cambios | No se presentan cambios favorables ni desvaforables. |
| No Evaluables | Radiografías descartadas del estudio. |
Fuente: Hernández, A., Gutiérrez, M. y Zárate, A., Elaborado para el estudio.
- Procedimientos específicos
- Toma de muestras
El proceso técnico de las biopsias se lleva a cabo en el Departamento de Patología del Hospital San Rafael de Alajuela. Las laminillas se analizan en el Departamento de Patología del Hospital Clínica Católica de la Purísima, Guadalupe, con la colaboración del médico patólogo Jorge Piza Escalante.
8.1.a. Fase prequirúrgica
- Biopsia de tejido gingival
- Se hace la toma incluyendo el epitelio interno.
- Se utiliza una hoja de bisturí número 15, se toma tejido gingival afectado por la enfermedad periodontal una vez iniciada la cirugía.
- Se coloca en un tubo de ensayo que contienen como fijador, una solución de formaldehído “carnosqui”, a temperatura ambiente.
- Se procede a realizar la descripción macroscópica del tejido para mandárselo al patólogo.
- El técnico patólogo coloca la biopsia en un autotécnico para fijarla y deshidratarla. En el autotécnico va a pasar por fijador, alcoholes, silól-alcohol y siloles puros. Una vez terminada esta etapa se inicia la filtración de parafina, para darle textura al tejido.
- Se sacan las biopsias y se dejan enfriar. Una vez frías, se colocan en baño María para extenderlas y realizar los cortes respectivos con el micrótomo. El corte se
coloca en un porta objetos y se lleva a una estufa para que el tejido se adhiera a la lámina.
- Las láminas se vuelven a pasar por siloles, alcoholes y agua para eliminar la parafina. Se lavan bien las láminas y se coloca en hematosilina de 5-7 minutos. Se enjuagan las láminas y se procede a la tinción de núcleos celulares con carbonato de litio. Se lavan de nuevo y se colocan las laminillas en eoxina, que es otro tipo de tinte. Una vez teñidas por la eoxina se enjuagan y se pasan por alcohol y silól para eliminar el exceso de tinte.
- Una vez que han sido realizadas las tinciones se coloca una gota de bálsamo sobre el tejido y se tapa con un cubreobjetos, dejando secar las láminas (Arroyo Walter, técnico en patología, comunicación personal, 2001).
- Una vez secas las láminas, se procede a su análisis microscópico para analizar: el epitelio, el tejido conectivo, las fibras colágenas, las células inflamatorias (mononucleares, PMNs, macrófagos), la cantidad de vasos, la invasión epitelial y proceso inflamatorio (Médico Patólogo Dr. Jorge Emilio Piza E., comunicación personal, 2001), como se muestra a continuación (figura 19).
La figura 19 muestra la clasificación y significado que se utiliza en el estudio histológico. Contiene los siguientes aspectos: el grosor del epitelio, la cantidad de queratina, la profundidad de los puentes interpapilares, la densidad del colágeno y la cantidad de vasos sanguíneos en las biopsias analizadas como se observa en la siguiente página.
Figura 19: Clasificación y significado utilizado en el análisis histológico. Clínica de especialidades odontológicas ULACIT, 2000 – 2001.
Fuente: Gutiérrez, B., M., Piza, E., J. y Zárate, V., A. Datos propios del estudio.
| Grosor Epitelio | 0
Ulcerado |
1
Adelgazado |
2
Normal |
3
Engrosado |
4
Muy Grueso |
| Queratina | 0
No hay |
1
Disminuida |
2
Normal |
3
Aumentada |
4
Muy aumentada |
| Puentes interpapilares | 0
No hay |
1
Disminuidos |
2
Normales |
3
Aumentados |
4
Muy aumentados |
| Colágeno | 0
No hay |
1
Laxo |
2
Normal |
3
Denso |
4
Muy denso |
| Vasos | 0
No hay |
1
Pocos |
2
Normal |
3
Aumentados |
4
Muy aumentados |
| PMNs | 0
No hay |
1
Infiltrado leve |
2
Infiltrado moderado |
3
Infiltrado abundante |
4
Infiltrado en grupos |
| Mononucleares (linfocitos y células plasmáticas ) | 0
No hay |
1
Infiltrado leve |
2
Infiltrado moderado |
3
Infiltrado abundante |
4
Infiltrado en grupos |
| Macrófagos | 0
No hay |
1
Infiltrado leve |
2
Infiltrado moderado |
3
Infiltrado abundante |
4
Infiltrado en grupos |
| Invasión epitelial | 0
No hay |
1
Leve |
2
Moderada |
3
Severa |
4
Muy severa |
| Microorganismos (m.o.) | S
Si |
N
No |
8.1.b. Procedimiento quirúrgico
- Técnica de asepsia y campos: se utilizan los mismos que anteriormente fueron explicados en el marco teórico.
- Se anestesia al paciente mediante técnica de infiltración si el procedimiento se
efectúa en el área maxilar. En mandíbula, se aplica una técnica mandibular reforzada con infiltración en el área a operar.
- Se procede a realizar una incisión tipo intrasurcal tanto vestibular como lingual o palatina.
- Se realiza el levantamiento del colgajo mucoperióstico.
- Procedemos a efectuar el raspado, alisado y curetaje de las superficies radiculares y gingivales, tanto manual como con la ayuda del Cavitrón.
- Con una jeringa de irrigación endodóntica de 3 cc (60 gotas), se aplica 2cc de Periactil® directamente a las superficies radiculares, hueso alveolar adyacente y tejido gingival.
- Se inicia una adecuada aproximación de los tejidos, para suturar.
- Se realiza la sutura con Catgut 000, reabsorvible.
- Se irriga nuevamente 1 cc del producto en la superficie externa del tejido gingival ya suturado, tanto por lingual o palatino, como vestibular.
- Indicaciones para el paciente: a ambos tipos de pacientes, se les dan las mismas indicaciones post quirúrgicas de rutina, a excepción de los casos que se les entrega un instructivo (Anexo 7), con los datos referentes al producto, y dos frascos de 10 ml del mismo.
8.1.c. Fase posquirúrgica
Al mes de realizada la operación se toma la biopsia posquirúrgica del tejido gingival, mediante los mismos pasos utilizados en la fase prequirúrgica.
-
- Fase de mantenimiento
- Realizar un enjuague vigoroso con agua.
- Utilizar un cepillo dental suave para adultos y colocar 5-6 gotas del producto en el mismo.
- Cepillar con la técnica recomendada durante la fase higiénica del tratamiento periodontal. Se sugiere cepillo dental del tipo Colgate Total de cerdas medianas.
- Realizar nuevamente el cepillado con una crema dental libre de peróxidos. Se recomienda usar la pasta dental Colgate Total.
- Colocar otro tanto de Periactil® en el área operada, dejarlo sin enjuagar (En el anexo 7 se incluye el instructivo que se entrega a los pacientes).
- Citas de control
- Control al mes de realizado el procedimiento quirúrgico.
- Se realiza el sondeo y la toma de biopsias posquirúrgicas.
- Se calculan los índices de placa y hemorragia gingival.
- Toma de radiografía final a los tres meses de la intervención en los casos en que el tiempo lo permita. Sondeo final y valoración de la movilidad de las piezas intervenidas.
- Técnicas de recolección de datos
Se utiliza para la recolección de los datos la historia clínica con los siguientes aspectos: datos personales generales, antecedentes patológicos personales y familiares,
periodontograma, índices de placa y hemorragia con lo que se conforma el expediente. Se adjuntan las radiografías y otros datos propios del estudio.
- Técnicas de procesamiento y análisis de resultados
- Se utiliza la base de datos del programa “DbaseIV” (Anexo 5).
- La información se procesa mediante el programa estadístico “SPSS / PC+” (Anexo 6).
- La información se resume con las medidas básicas aportadas por bioestadística descriptiva (porcentajes, modas, desviaciones estándar y medidas de asociación).
- La información se presenta en tablas y gráficos elaborados con el programa computarizado “ Microsoft Excel”.
E. Descripción y análisis de resultados
El presente capítulo se organiza en tres apartados: los alcances y las limitaciones, los datos generales y los datos propios del estudio.
- Alcances y limitaciones
En términos generales el estudio se lleva a cabo en forma exitosa. Se logra demostrar la efectividad de Periactil® , en el proceso de cicatrización posterior a la cirugía periodontal de los casos estudiados. Sin embargo, por las limitaciones de tiempo y el número de pacientes utilizados, el estudio únicamente tiene una validez interna; es decir, relativa a la rigurosidad con que se aplican los procedimientos. En tal sentido, los resultados no son generalizables a la población, sino únicamente tiene validez para los casos del estudio, tratados con el medicamento.
Además durante el proceso investigativo se presentan una serie de limitaciones específicas, que afectan los resultados previstos, a saber:
- La toma de radiografías prequirúrgicas se realiza inmediatamente antes de la intervención quirúrgica, sin contar con el tiempo para repetir el examen radiológico, en caso de que éste no fuera efectivo.
- En varias ocasiones se presentan problemas con la máquina de revelado de la Clínica de Especialidades, lo que explica que 5 exámenes radiográficos (de 4 casos y 1 control), no sean evaluables.
- La toma de biopsias posquirúrgicas se realiza a nivel papilar con muestras muy pequeñas para evitar efectos iatrogénicos en la cicatrización. Esto explica que algunos cortes no estén bien orientados, lo cual limita la validez de los hallazgos histológicos.
-
Datos generales de los casos y controles
En la tabla 1, gráfico 1, se representa la distribución de los pacientes que participan en el estudio, de acuerdo al sexo. El total de pacientes del estudio es de 20 casos y 20 controles. Nótese la similitud entre los grupos, los cuales fueron seleccionados al azar.
Tabla 1: Número total de casos y controles que participan en el estudio. Clínica de especialidades odontológicas ULACIT, 2000 – 2001.
| Periactil® | Casos | Controles | ||||||||
| Número total de pacientes del estudio. |
|
|
Fuente: Gutiérrez, B., M. y Zárate, V., A. Datos del estudio.
Gráfico 1: Número total de casos y controles que participan en el estudio. Clínica de especialidades odontológicas ULACIT, 2000 – 2001.
Fuente: Tabla 1.
En la tabla 2, gráfico 2, se muestra la cantidad total de piezas sometidas al tratamiento quirúrgico en ambos grupos. La diferencia en la cantidad de piezas entre los casos y los controles es poca. Las necesidades quirúrgicas de cada paciente varían, lo que explica que el número de intervenciones en los casos y controles sea distinto, como se observa en la tabla y gráfico siguientes.
Tabla 2. Número total de piezas operadas. Clínica de especialidades odontológicas ULACIT, 2000 – 2001.
| Total | Casos | Controles |
| 204 | 106 | 98 |
Fuente: Gutiérrez, B., M., Piza, E., J. y Zárate, V., A. Elaborado para el estudio.
Gráfico 2: Número total de piezas operadas. Clínica de especialidades odontológicas ULACIT, 2000 – 2001.
Fuente: Tabla 2.
En la tabla número 3 y gráfico 3, el tipo de cirugía más frecuente es el de un sextante (14 pacientes). Las siguientes en orden de importancia son: 5 pacientes en cada una de las siguientes categorías: cirugía de tres, cuatro y cinco piezas. Sólo un paciente que participa en el estudio, recibe el tratamiento quirúrgico en una pieza aislada. A cuatro pacientes se les interviene siete piezas y a otros tres pacientes ocho piezas.
Tabla 3: Distribución de las intervenciones quirúrgicas totales en los casos y controles. Clínica de especialidades odontológicas ULACIT, 2000 – 2001.
| Cantidad de piezas operadas por paciente | Número de Pacientes |
| 1 | 1 |
| 2 | 3 |
| 3 | 5 |
| 4 | 5 |
| 5 | 5 |
| 6 (sextante) | 14 |
| 7 | 4 |
| 8 (cuadrante) | 3 |
Fuente: Gutiérrez, B., M., Piza, E., J. y Zárate, V., A. Elaborado para el estudio.
Gráfico 3: Distribución de las intervenciones quirúrgicas totales en los casos y controles. Clínica de especialidades odontológicas ULACIT, 2000 – 2001.
Fuente: Tabla 3.
En la tabla 4 y gráfico 4, se resume la distribución por edades de los casos y controles. La edad promedio de los casos es de 41,9 años y de los controles es de 42,5 años, la moda en ambos grupos es de 35 años y la desviación estándar de 7,35 años. El paciente de menor edad que ingresó al estudio es de 29 años y el de mayor de 57 años, ambos son casos.
Tabla 4: Distribución por edades de los casos y controles. Clínica de especialidades odontológicas ULACIT, 2000 – 2001.
| Rango de Edad | Cantidad de Casos | % equivalente | Cantidad de Controles | % equivalente |
| 29 – 39 | 9 | 45 | 8 | 40 |
| 40 – 49 | 8 | 40 | 7 | 35 |
| > 50 | 3 | 15 | 5 | 25 |
Fuente: Gutiérrez, B., M., Piza, E., y Zárate, V., A. Elaborado para el estudio.
Gráfico 4: Distribución por edades de los casos y controles. Clínica de especialidades odontológicas ULACIT, 2000 – 2001.
Fuente: Tabla 4.
- Datos propios del estudio
En este apartado se resume los resultados obtenidos en relación con los índices de placa y hemorragia tanto de los casos como de los controles, el grado de movilidad de las piezas, la profundidad de las bolsas periodontales y los resultados de los análisis radiográfico e histológico.
-
- Placa bacteriana
En la tabla 5 y gráfico 5, se presenta la distribución del índice de placa prequirúrgico en los casos y controles, de acuerdo al criterio planteado en el marco teórico. Obsérvese que todos los pacientes presentan un índice placa dental muy severo (> 60%) al inicio del estudio, lo cual refleja el estado de salud periodontal de los casos y controles. Es notoria la falta de instrucciones y técnicas de higiene oral necesarias para el adecuado mantenimiento posquirúrgico.
Tabla 5: Distribución del índice de placa prequirúrgico de los casos y controles. Clínica de especialidades odontológicas ULACIT, 2000 – 2001.
| Clasificación | Casos | Controles |
| Leve | 0 | 0 |
| Moderado | 0 | 0 |
| Severo | 0 | 0 |
| Muy Severo | 20 | 20 |
Fuente: Gutiérrez, B., M., Piza, E., J. y Zárate, V., A. Datos propios del estudio.
Gráfico 5: Distribución del índice de placa prequirúrgico de los casos y controles. Clínica de especialidades odontológicas ULACIT, 2000 – 2001.
Fuente: Tabla 5.
En la tabla 6 y gráfico 6, se observa la diferencia en la reducción del índice de placa de los casos (moderado 40% y leve 55%) en comparación del índice de placa inicial. En los controles en donde no se usa el Periactil® , el 80 % presenta un índice de placa entre severo y muy severo.
Tabla 6: Distribución del índice placa de posquirúrgico de los casos y controles. Clínica de especialidades odontológicas ULACIT, 2000 – 2001.
| Clasificación | Casos | Porcentaje | Controles | Porcentaje |
| Leve | 11 | 55% | 0 | 0% |
| Moderado | 8 | 40% | 4 | 20% |
| Severo | 1 | 5% | 13 | 65% |
| Muy Severo | 0 | 0% | 3 | 15% |
Fuente: Gutiérrez, B., M., Piza, E., J. y Zárate, V., A. Datos propios del estudio
Gráfico 6: Distribución del índice de placa posquirúrgico de los casos y controles.. Clínica de especialidades odontológicas ULACIT, 2000 – 2001.
Fuente: Tabla 6.
En la tabla número 7 y gráfico 7, se presentan los índices de placa prequirúrgicos y posquirúrgicos. Nótese como en el índice de placa posquirúrgico la reducción del mismo de los casos en los cuales se utiliza el Periactil®, reporta una evidencia de su efectividad. Esto confirma la información presente en las tablas 5 y 6.
Tabla 7: Índices de placa pre y posquirúrgicos de los casos y controles. Clínica de especialidades odontológicas ULACIT, 2000 – 2001.
| Tipo de Paciente | Promedio Índice de Placa Inicial | Promedio de Índice de Placa Final |
| Caso | 77% | 21% |
| Control | 83% | 46% |
Fuente: Gutiérrez, B., M., Piza, E., J. y Zárate, V., A. Datos propios del estudio.
Gráficos 7: Índices de placa promedio de los casos y controles. Clínica de especialidades odontológicas ULACIT, 2000 – 2001.
Fuente: Tabla 7.
En la tabla 8 y gráfico 8, se observa el porcentaje de la disminución del índice de placa. En el grupo de los casos la disminución oscila en un rango de un 40% a un 80%, lo que se observa en 18 de 20 pacientes que componen dicho grupo. En el grupo de los controles, la disminución oscila entre un 20 y 40% (13 pacientes).
Tabla 8: Disminución porcentual del índice de placa en los casos y controles.. Clínica de especialidades odontológicas ULACIT, 2000 – 2001.
| Porcentaje de disminución | Casos | Controles |
| 0 – 20 | 1 | 6 |
| 21 – 40 | 5 | 13 |
| 41 – 60 | 7 | 0 |
| 61 – 80 | 6 | 1 |
| > 81 | 1 | 0 |
Fuente: Gutiérrez, B., M., Piza, E., J. y Zárate, V., A. Datos propios del estudio.
Gráfico 8: Disminución porcentual del índice de placa en los casos y controles. Clínica de especialidades odontológicas ULACIT, 2000 – 2001.
Fuente: Tabla 8.
-
- Hemorragia gingival
En la tabla 9 y gráfico 9, se observa la distribución del índice de hemorragia inicial en los casos y controles. Nótese la similitud entre los grupos al inicio del estudio.
Tabla 9: Distribución del índice de hemorragia gingival prequirúrgico en los casos y controles. Clínica de especialidades odontológicas ULACIT, 2000 – 2001.
| Clasificación | Casos | Controles |
| Leve | 0 | 0 |
| Moderado | 1 | 0 |
| Severo | 2 | 3 |
| Muy Severo | 17 | 17 |
Fuente: Gutiérrez, B., M., Piza, E., y Zárate, V., A. Datos propios del estudio.
Gráfico 9: Distribución del índice de hemorragia gingival prequirúrgico en los casos y controles. Clínica de especialidades odontológicas ULACIT, 2000 – 2001.
Fuente: Tabla 9.
En la tabla 10 y el gráfico 10, se observa la distribución del índice de hemorragia posquirúrgico en los grupos. En los casos el 60% termina con un índice de hemorragia leve, el 30% con un índice moderado y sólo 2 casos (10%), con un índice severo. En los controles sólo un paciente tiene el índice leve, otro paciente un índice moderado, y el resto (90%), presenta índices severos aunque menores que al inicio del estudio. Aquí nuevamente se observa la efectividad del producto en la cicatrización.
Tabla 10: Distribución del índice de hemorragia posquirúrgico en los casos y controles. Clínica de especialidades odontológicas ULACIT, 2000 – 2001.
| Clasificación | Caso | Porcentaje | Control | Porcentaje |
| Leve | 12 | 60% | 0 | 0% |
| Moderado | 6 | 30% | 3 | 15% |
| Severo | 2 | 10% | 10 | 50% |
| Muy Severo | 0 | 0% | 7 | 35% |
Fuente: Gutiérrez, B., M., Piza, E., y Zárate, V., A. Datos propios del estudio.
Gráfico 10: Distribución del índice de hemorragia posquirúrgico en los casos y controles. Clínica de especialidades odontológicas ULACIT, 2000 – 2001.
Fuente: Tabla 10.
En la tabla 11 y gráfico 11, se resumen los resultados obtenidos para cada uno de los grupos en cuanto a los índices de hemorragia gingival promedio (IGH%). Se obtiene una diferencia significativa en el resultado final de los índices, ya que en el grupo de los casos, disminuye en un 55% y los controles en un 24%. Si bien en los dos grupo se da una importante reducción, que es mayor en los casos, en los que se utiliza el Periactil®.
Tabla 11: Índice de hemorragia gingival promedio en los casos y controles. Clínica de especialidades odontológicas ULACIT, 2000- 2001.
| Tipo de Paciente | Promedio del índice de hemorragia gingival inicial | Promedio del índice de hemorragia gingival final |
| Caso | 75% | 20% |
| Control | 79% | 55% |
Fuente: Gutiérrez, B., M., Piza, E., y Zárate, V., A. Datos propios del estudio.
Gráfico 11: Índice de hemorragia gingival promedio en los casos y controles. Clínica de especialidades odontológicas ULACIT, 2000 – 2001.
Fuente: Tabla 11.
En la tabla 12 y gráfico 12, se observa el porcentaje de disminución del índice de hemorragia gingival. El grupo de casos presenta una disminución de 41% a 80% (18 de 20 casos) tratados con el Periactil®. En el grupo control esta disminución es de 21% a 60% (17 de los 20 pacientes) que reciben el tratamiento convencional.
Tabla 12: Disminución porcentual del índice de hemorragia gingiva en los casos y controles. Clínica de especialidades odontológicas ULACIT, 2000 – 2001.
| Clasificación (%) | Casos | Controles |
| 0 – 20 | 1 | 2 |
| 21 – 40 | 0 | 10 |
| 41 – 60 | 12 | 7 |
| 61 – 80 | 6 | 1 |
| > 81 | 1 | 0 |
Fuente: Gutiérrez, B., M., Piza, E., y Zárate, V., A. Datos propios del estudio.
Gráfico 12: Disminución porcentual del índice de hemorragia gingival en los casos y controles. Clínica de especialidades odontológicas ULACIT, 2000 – 2001.
Fuente: Tabla 12.
-
- Movilidad Dental
En la tabla 13 gráfico 13, se observan los resultados que comparan la movilidad inicial y final de los casos y controles. Inicialmente los promedios de movilidad son iguales en ambos grupos. Se observa la disminución aproximada de un punto en el grado de movilidad promedio en los casos, mientras que los controles en mantienen en su mayoría una movilidad similar, aún después del tratamiento quirúrgico.
Tabla 13: Promedio de movilidad inicial y final de los casos y controles. Clínica de especialidades odontológicas ULACIT, 2000 – 2001.
| Promedio de Movilidad | Movilidad Inicial | Movilidad Final |
| Casos | 1,46 | 0,58 |
| Controles | 1,46 | 1,27 |
Fuente: Gutiérrez, B., M., Piza, E., J. y Zárate, V., A. Datos propios del estudio.
Gráfico 13a: Disminución del índice Gráfico 13b: Disminución del índice de movilidad en los casos.. movilidad en los controles.
Clínica de especialidades odontológicas ULACIT, 2000 – 2001.
Fuente: Tabla 13.
En la tabla 14 y gráfico 14, se resume la información referente a los promedios de movilidad prequirúrgicos de los grupos. Obsérvese la similitud entre los casos y los controles al inicio del estudio.
Tabla 14: Promedios de movilidad inicial por rangos de los casos y controles. Clínica de especialidades odontológicas ULACIT, 2000 – 2001.
| Rango de Movilidad | Casos | Controles |
| 0 – 0,5 | 1 | 2 |
| 0,51 – 1 | 6 | 4 |
| 1,01 – 1,5 | 5 | 7 |
| 1,51 – 2 | 5 | 3 |
| 2,01 – 2,5 | 2 | 3 |
| 2,51 – 3 | 1 | 1 |
Fuente: Gutiérrez, B., M., Piza, E., y Zárate, V., A. Datos propios del estudio.
Gráfico 14: Promedios de movilidad inicial por rangos de los casos y controles. Clínica de especialidades odontológicas ULACIT, 2000 – 2001.
9
Fuente: Tabla 14.
En la tabla y gráfico 15, se resume la información referente a los promedios de movilidad final por rango. Obsérvese como más de la mitad del grupo de casos disminuye su movilidad y se colocan en el rango más pequeño. En el grupo de los controles el promedio continúa muy similar al inicial, evidenciándose el efecto del producto en estudio.
Tabla 15: Promedios de movilidad final por rangos de los casos y controles. Clínica de especialidades odontológicas ULACIT, 2000 – 2001.
| Rango de movilidad | Casos | Controles |
| 0 – 0,5 | 11 | 3 |
| 0,51 – 1 | 5 | 5 |
| 1,01 – 1,5 | 2 | 6 |
| 1,51 – 2 | 2 | 4 |
| 2,01 – 2,5 | 0 | 2 |
| 2,51 – 3 | 0 | 0 |
Fuente: Gutiérrez, B., M., Piza, E., J. y Zárate, V., A. Datos propios del estudio.
Gráfico 15: Promedios de movilidad final por rangos de los casos y controles. Clínica de especialidades odontológicas ULACIT, 2000 – 2001.
Tabla 15.
En la tabla 16 y gráfico 16,se observa la disminución promedio de la movilidad de las piezas dentales. Los casos disminuyen a la mitad de la movilidad inicial (1 punto en promedio). En el grupo de los controles 15 de 19 pacientes, mantienen los valores de la movilidad inicial aún después de efectuado el procedimiento quirúrgico.
Tabla 16: Disminución promedio de la movilidad en los casos y controles. Clínica de especialidades odontológicas ULACIT, 2000 – 2001.
| Rango de disminución | Casos | Controles |
| Sin Disminución | 0 | 15 |
| 0,1 – 0,5 | 4 | 3 |
| 0,51 – 1,5 | 14 | 1 |
| 1,51 – 2 | 2 | 1 |
| > 2,01 | 0 | 0 |
Fuente: Gutiérrez, B., M., Piza, E., J. y Zárate, V., A. Datos propios del estudio.
Gráfico 16: Disminución promedio de la movilidad en los casos y controles.. Clínica de especialidades odontológicas ULACIT, 2000 – 2001.
Fuente: Tabla 16.
-
- Profundidad de sondeo
En la tabla 17 y gráfico 17, se observa el promedio de la profundidad de sondeo de los casos y controles. Nótese que la diferencia entre los casos y los controles al mes de realizada la intervención es de 1,72 mm en promedio y a los tres meses de 1,69 mm, lo cual indica una diferencia importante entre los grupos. Se puede decir que los casos disminuyen en promedio, más de la mitad de la profundidad inicial al mes de realizada la intervención y la disminución es mayor a los tres meses. Los controles disminuyen la profundidad de sondeo en cifras menores. Este resultado es consecuencia del empleo de Periactil®.
Tabla 17: Promedios de la profundidad de sondeo inicial y final, en los casos y controles. Clínica de especialidades odontológicas ULACIT, 2000 – 2001.
| Promedios de profundidad de sondeo general | |||
| Inicial | Post 1m | Post 3m | |
| Casos | 4,61 | 2,21 | 1,82 |
| Controles | 4,89 | 3,93 | 3,51 |
Fuente: Gutiérrez, B., M., Piza, E., J. y Zárate, V., A. Datos propios del estudio.
Gráfico 17a: Promedios de la profundidad de sondeo general inicial, al mes y final de los casos. Clínica de especialidades odontológicas ULACIT, 2000 – 2001.
Fuente: Tabla 17.
Gráfico 17b: Promedios de la profundidad de sondeo general inicial, al mes y final de los controles. Clínica de especialidades odontológicas ULACIT, 2000 – 2001.
Fuente: Tabla 17.
En la tabla 18, y gráficos 18a y 18b, se resume la información correspondiente al promedio de bolsas periodontales por pieza a un mes y a los tres meses posquirúrgicos. De los casos, 8 pacientes al mes y 13 pacientes a los tres meses, no presentan bolsas. Diez pacientes de los controles tienen 4 bolsas por pieza al mes. Al los tres meses posquirúrgicos 5 pacientes se encuentran en cada categoría de 2 y 4 bolsas y 6 pacientes tienen 3 bolsas por pieza.
Tabla 18: Promedio de las bolsas periodontales por pieza, al 1 mes y a los 3 meses posquirúrgicos en los casos y los controles. Clínica de especialidades odontológicas ULACIT, 2000 – 2001.
| 1 mes | 1 mes | 3 meses | 3 meses | |
| Número de bolsas por pieza | Casos | Controles | Casos | Controles |
| Sin Bolsas | 8 | 0 | 13 | 1 |
| 1 bolsa | 8 | 1 | 6 | 0 |
| 2 bolsas | 2 | 3 | 1 | 5 |
| 3 bolsas | 2 | 2 | 0 | 6 |
| 4 bolsas | 0 | 10 | 0 | 5 |
| 5 bolsas | 0 | 2 | 0 | 3 |
| 6 bolsas | 0 | 2 | 0 | 0 |
Fuente: Gutiérrez, B., M., Piza, E., J. y Zárate, V., A. Datos propios del estudio.
Gráfico 18a: Promedio de bolsas periodontales por pieza al 1 mes posquirúrgico en los casos y controles. Clínica de especialidades odontológicas ULACIT, 2000 – 2001.
Fuente: Tabla 18.
Gráfico 18b: Promedio de bolsas periodontales por pieza a 3 meses posquirúrgicos. Clínica de especialidades odontológicas ULACIT, 2000 – 2001.
Fuente: Tabla 18.
En la tabla 19 y gráfico 19, se describe la información correspondiente al número de bolsas presentes en los casos y en los controles, antes del tratamiento, al mes y a los tres meses posteriores a la cirugía. Al mes en el grupo de los casos, solo tres pacientes (16,38%), mantiene presencia de bolsas periodontales, lo que disminuye el 5% de los pacientes a los tres meses. La reducción en los controles es mucho menor. El 71% de los controles, mantiene bolsas periodontales al mes y el 61% a los tres meses. Nuevamente aquí se evidencia la efectividad del producto en estudio.
Tabla 19: Cantidad de bolsas periodontales presentes al inicio del estudio, al mes y a los tres meses posquirúrgicos en los casos y en los controles. Clínica de especialidades odontológicas ULACIT, 2000 – 2001.
| Tipo de Paciente | No. de bolsas iniciales | No. de bolsas 1mes | No. de bolsas 3 meses |
| Casos | 415 | 68 | 23 |
| Controles | 423 | 301 | 260 |
Fuente: Gutiérrez, B., M., Piza, E., J. y Zárate, V., A. Datos propios del estudio.
Gráfico 19: Cantidad de bolsas de bolsas periodontales presentes a al inicio del estudio, al mes y a los tres meses posquirúrgicos en los casos y en los controles. Clínica de especialidades odontológicas ULACIT, 2000 – 2001.
Fuente: Tabla 19.
En la tabla 20 y el gráfico 20, se muestra la disminución promedio de las bolsas periodontales de los casos y los controles al mes posquirúrgico. Nótese que los casos en su totalidad presentan disminuciones de más de 2 bolsas por pieza, mientras que los controles en su mayoría disminuyen de 1 a 2 bolsas periodontales, 5 pacientes no disminuyen las bolsas después de llevado a cabo el tratamiento quirúrgico periodontal. La diferencia se explica por el uso del Periactil® .
Tabla 20: Disminución promedio del número de bolsas periodontales al 1 mes posquirúrgico en los casos y controles. Clínica de especialidades odontológicas ULACIT, 2000 – 2001.
| Disminución del número de bolsas | Casos | Controles |
| 0 bolsas | 0 | 5 |
| 1 bolsa | 0 | 5 |
| 2 bolsas | 5 | 8 |
| 3 bolsas | 5 | 1 |
| 4 bolsas | 4 | 0 |
| 5 bolsas | 2 | 0 |
| 6 bolsas | 4 | 1 |
Fuente: Gutiérrez, B., M., Piza, E., J. y Zárate, V., A. Datos propios del estudio.
Gráfico 20: Disminución del número de bolsas periodontales al 1 mes posquirúrgico en los casos y controles. Clínica de especialidades odontológicas ULACIT, 2000 – 2001.
Fuente: Tabla 20.
En la tabla 21 y respectivo gráfico, se observa la disminución promedio del número de bolsas periodontales en los casos y controles a los tres meses posquirúrgicos. La disminución de las bolsas en los casos es de más de 3 bolsas por pieza (18 pacientes). En el grupo control, la mayoría disminuye entre 1 y tres bolsa periodontales. El resultado se explica por el efecto el Periactil® en la cicatrización.
Tabla 21: Disminución promedio del número de bolsas periodontales a los 3 meses posquirúrgicos en los casos y en los controles. Clínica de especialidades odontológicas ULACIT, 2000 – 2001.
| Disminución del Número de Bolsas | Caso | Control |
| 0 | 0 | 1 |
| 1 | 0 | 7 |
| 2 | 2 | 5 |
| 3 | 7 | 5 |
| 4 | 3 | 1 |
| 5 | 3 | 0 |
| 6 | 5 | 1 |
Fuente: Gutiérrez, B., M., Piza, E., J., Zárate, V., A. Datos propios del estudio.
Gráfico 21: Disminución del número de bolsas periodontales a los 3meses posquirúrgicos en los casos y los en controles. Clínica de especialidades odontológicas ULACIT, 2000 – 2001.
Fuente: Tabla 21.
-
- Hallazgos radiográficos
En la tabla 22 y en los gráficos 22a y 22b, se resume la información referente a los cambios radiográficos en los casos y controles. Los cambios radiográficos favorables se presentan en 9 de los casos, en 7 no hay cambios, situación evidentemente diferente a lo ocurrido en los controles (1 favorables, 8 desfavorables y 10 sin cambios). En los casos 4 no fueron evaluables.
Tabla 22: Cambios radiográficos en los casos y controles. Clínica de especialidades odontológicas ULACIT, 2000 – 2001.
| Favorables | Desfavorables | Sin cambios | No evaluables | |
| Casos | 9 | 0 | 7 | 4 |
| Controles | 1 | 8 | 10 | 1 |
Fuente: Gutiérrez, B., M., Piza, E. y Zárate, V., A. Datos propios del estudio.
Gráfico 22a: Cambios radiográficos en los casos. Clínica de especialidades odontológicas ULACIT, 2000 – 2001.
Fuente: Tabla 22.
Gráfico 22b: Cambios radiográficos en los controles. Clínica de especialidades odontológicas ULACIT, 2000 – 2001.
Fuente: Tabla 22.
3.6. Hallazgos histológicos
En la tabla 23 se muestran la información del estudio histológico. No hay diferencia entre los casos y los controles.
Tabla 23: Valores promedio de los criterios histológicos pre y posquirúrgicos de los casos y controles. Clínica de especialidades odontológicas ULACIT, 2000 – 2001.
| Prequirúrgico / Posquirúrgico | Prequirúrgico / Posquirúrgico | |
| Criterios Histológicos | Casos | Controles |
| Grosor epitelio | 1,55 / 1,90 | 1,50 / 1,75 |
| Queratina | 2,70 / 2,60 | 2,55 / 2,40 |
| Puentes interpapilares | 2,60 / 2,70 | 2,70 / 2,55 |
| Colágeno | 2,75 / 2,65 | 2,25 / 2,60 |
| Vasos | 2,05 / 2,00 | 2,20 / 2,15 |
| Polimorfonucleares | 1,55 / 0,50 | 1,25 / 1,10 |
| Mononucleares | 2,50 / 1,50 | 1,50 / 1,70 |
| Macrófagos | 2,05 / 0,50 | 2,15 / 0,40 |
| Invasión epitelial | 0,95 / 0,10 | 0,50 / 0,55 |
| Microorganismo(Actinomyces) | N=10 / N=20 | N=10 / N=18 |
| Microtrombos | N=20 / N=20 | N=18 / N=20 |
Nota: ver figura 19.
Fuente: Gutiérrez, B., M., Piza, E. y Zárate, V., A. Datos propios del estudio.
3.7. Otros hallazgos
Es importante señalar que no se observan recidivas de la enfermedad periodontal en los casos, mientras que en algunos pacientes de los controles si la presentan. Se debe de recordar que se utiliza los mismos procedimientos en la fase de mantenimiento a excepción del Periactil® .
Otro aspecto importe de señalar es que a los tres meses de efectuada la cirugía, el total de los casos expresan que sienten menos movilidad; mientras que la mayoría de los controles manifiestan que sienten la misma movilidad.
-
- Análisis discriminante
En la tabla 24 se observan los resultados del Análisis Discriminante. El programa “SPSS / PC+”, del grupo de casos constituido por 20 pacientes, 19 se discriminan como casos y 1 como control. De los 20 pacientes que constituyen el grupo control, 18 se discriminan como parte de dicho grupo, 1 paciente como caso y otro se excluye porque no cumple los requisitos necesarios para el análisis. Los resultados afirman que existe una diferencia significativa entre los grupos, que es aun más, si se toma en cuenta que en el análisis se incluyen los valores histológicos, que no muestran diferencias entre los dos grupos.
Tabla 24: Análisis discriminante. Clínica de especialidades odontológicas ULACIT, 2000 – 2001.
| Número de | Predicción | Predicción | Pacientes | |
| pacientes | acertada | errónea | excluidos | |
| Casos | 20 | 19 (95,0%) | 1 (5,0%) | 0 |
| Controles | 19 | 18 (94,7%) | 1 (5,3%) | 1 |
Fuente: Gutiérrez, B., M., Piza, E. y Zárate, V., A. Datos propios del estudio.
F. CONCLUSIONES Y RECOMENDACIONES
- Conclusiones
- El estudio es un ensayo experimental con prueba de hipótesis que tiene validez interna por el control de variables mantenido durante el estudio.
- Los resultados obtenidos evidencian que Periactil® disminuye el tiempo de cicatrización, la movilidad dental y la cantidad y profundidad de las bolsas periodontales, lo que corrobora la hipótesis del estudio.
- No hay evidencia de cambios histológicos con el uso de Periactil®, sin embargo, este resultado no es concluyente debido a las limitaciones en la toma de las muestras posquirúrgicas.
- La utilización de Periactil® en la fase de mantenimiento produce una disminución en los índices de placa y hemorragia gingival en los casos en relación con los controles.
- En el estudio Periactil® entonces muestra efectividad como complemento en el tratamiento quirúrgico de la enfermedad periodontal.
- Ningún caso presenta recidiva de enfermedad periodontal, mientras que algunos de los controles sí.
- El total de casos expresan que la movilidad dental ha disminuido mientras que la mayoría de los controles expresan que persiste.
- Se observan cambios radiográficos en las estructuras de soporte periodontal en 9 casos y en ningún control. Sin embargo el dato no es concluyente por las limitaciones señaladas.
- El tratamiento quirúrgico convencional evidencia un proceso de cicatrización, disminución de la movilidad dental, disminución en la cantidad y profundidad de las bolsas periodontales y disminución de la hemorragia gingival, más lento.
- El tratamiento con Periactil® es asequible debido a su bajo costo, lo cual favorece a amplios sectores de la población.
- Las limitaciones éticas de la toma de biopsias posquirúrgicas limitan la posibilidad de utilizar el análisis histológico en estudios sobre la enfermedad periodontal.
- Los datos del estudio, no ponen en evidencia el mecanismo de acción del Periactil® sobre los tejidos.
- Recomendaciones
- Se propone a la Clínica de Especialidades Odontológicas de la ULACIT, poner en práctica el uso de Periactil® como alternativa en el tratamiento periodontal.
- Divulgar los resultados del estudio al gremio odontológico por medio del Colegio de Cirujanos Dentistas.
- Enviar los resultados del estudio al Ministerio de Salud y la Caja Costarricense del Seguro Social.
- Se debe realizar estudios representativos que permitan corroborar y generalizar
los resultados obtenidos (Ver propuesta).
- Utilizar la radiovisiografía como método de evaluación de los parámetros radiográficos en estudios posteriores.
- Hace falta realizar estudios histológicos de experimentación animal, que no tengan las limitaciones éticas antes señaladas.
G. Propuesta
1. Introducción
La evidente efectividad del Periactil® en el aceleramiento del proceso de cicatrización, posterior a la cirugía periodontal, lograda en los casos tratados en el presente estudio y el bajo costo del producto, son la base que justifica la siguiente propuesta.
Por otra parte, la comentada validez interna de la investigación, hace referencia a la necesidad de realizar un estudio representativo, que tenga validez externa (con una muestra representativa), durante un período de observación de al menos un año; es decir, que posibilite que sus resultados puedan extrapolarse al universo en forma concluyente.
Además, la rigurosidad de los procedimientos empleados en el estudio -a excepción de las limitaciones éticas señaladas para la toma de biopsias-, permiten proponer un diseño similar al empleado en el mismo.
Únicamente habría que corregir el procedimiento en relación con los exámenes radiográficos prequirúrgicos, asegurando un tiempo previo a la intervención que permita repetir el examen en caso necesario.
- Propósito
Realizar un estudio experimental de casos control, con prueba de Hipótesis que cumpla con los criterios de representatividad estadística, sobre el efecto del MH en los resultados del tratamiento quirúrgico de la enfermedad periodontal moderada y severa.
- Problema
¿Cuál es el efecto del MaxHeal® en el mejoramiento del cuadro clínico de la posquirúrgico, en la periodontitis moderada y severa?
4. Hipótesis
El MaxHeal® disminuye el tiempo de cicatrización, la movilidad dental, y la profundidad de las bolsas periodontales en el tratamiento quirúrgico de la enfermedad periodontal.
5. Diseño metodológico
-
- Tipo de estudio
El estudio es de tipo experimental de casos y controles, con prueba de hipótesis y con representatividad estadística, sobre el efecto del Periactil® en los resultados del tratamiento quirúrgico de la enfermedad periodontal moderada y severa.
5.1.a. Variable independiente
- El Periactil® utilizado en los casos.
5.1.b. Variable dependiente
- Efectos del Periactil® en el proceso de cicatrización de la cirugía periodontal.
5.1.c. Variables fijas
- Enfermedad periodontal severa que requiera abordaje quirúrgico, en los casos y controles.
- Cirugía periodontal. Utilización del mismo procedimiento quirúrgico en los casos y controles.
- Utilizar la misma pasta dental y técnica de cepillado en la fase de mantenimiento.
- Consentimiento informado
A los casos y controles se les explica en qué consiste el tratamiento y que se les va tomar muestras para el estudio. Si están de acuerdo en participar, a los casos se les solicita firmar el consentimiento informado para la aplicación del producto en la cirugía y se compromiso para continuar su uso en la fase de mantenimiento (Anexo 4).
- Criterios de selección
7.1. Casos
- Se seleccionan pacientes afectados por enfermedad periodontal severa que requieran de tratamiento quirúrgico.
- Se incluye tanto hombres como mujeres.
- Rango de edad: 30 – 65 años, aunque se pueden considerar excepciones que ameriten un tratamiento resolutivo (por ejemplo, portadores de periodontitis juvenil).
- Los (as) pacientes deben tener hecha la fase preventiva e higiénica del tratamiento periodontal, antes de empezar el estudio.
7.2. Controles
Se utilizan los mismos criterios de selección de los casos a excepción del uso del medicamento en experimentación.
8. Número de casos y controles
- Es necesario conocer la magnitud de la enfermedad periodontal en las consultas de periodoncia de los hospitales.
- Utilizar una muestra representativa para los casos y un número similar para los controles (diseño pareado).
9. Procedimientos generales
- Se realiza la ficha clínica que incluye: datos personales generales, antecedentes patológicos personales y hábitos higiénicos.
- Se toman radiografías periapicales de las piezas a intervenir con la utilización del Hawe.
- Se procede a llenar el periodontograma que contiene: índice de placa, índice de hemorragia gingival, sondeo periodontal y tipo de movilidad.
- Se realiza el procedimiento quirúrgico convencional.
- A los casos se les irriga con 2cc de Periactil®, antes de efectuar la sutura y 1cc después de la misma.
- Una vez operado el paciente se procede a efectuar la fase de mantenimiento que consiste en aplicar el producto líquido con el cepillo dental antes de efectuar el procedimiento de higiene habitual y después de concluido el mismo.
- Valorar a los casos y controles al mes realizada la cirugía, mediante el sondeo periodontal, índice de placa, hemorragia.
- Hacer una valoración similar, además de la movilidad dental y examen radiológico a los tres, seis, nueve meses y al año.
- Definir con un especialista los criterios radiográficos a utilizar.
9.1. Procedimiento quirúrgico
- Técnica de asepsia y campos: se utilizan los mismos que anteriormente fueron explicados en el marco teórico.
- Se anestesia al paciente mediante técnica de infiltración si el procedimiento se efectúa en el área maxilar. En mandíbula, se aplica una técnica mandibular reforzada con infiltración en el área a operar.
- Se procede a realizar una incisión tipo intrasurcal tanto vestibular como lingual o palatina.
- Se realiza el levantamiento del colgajo mucoperióstico.
- Procedemos a efectuar el raspado, alisado y curetaje de las superficies radiculares y gingivales, tanto manual como con la ayuda del Cavitrón.
- Con una jeringa de irrigación endodóntica de 3 cc (60 gotas), se aplica 2cc de Periactil® directamente a las superficies radiculares, hueso alveolar adyacente y tejido gingival.
- Se inicia una adecuada aproximación de los tejidos, para suturar.
- Se realiza la sutura con Catgut reabsorbible.
- Se irriga nuevamente 1 cc del producto en la superficie externa del tejido gingival ya suturado, tanto por lingual o palatino, como vestibular.
- Indicaciones para el paciente: a ambos tipos de pacientes, se les dan las mismas indicaciones post quirúrgicas de rutina, a excepción de los casos que se les entrega un instructivo (Anexo 2) con los datos referentes al producto, y dos frascos de 10 ml del mismo.
9.2. Fase de mantenimiento
- Realizar un enjuague vigoroso con agua.
- Utilizar un cepillo dental suave para adultos y colocar 5-6 gotas del producto en el mismo.
- Cepillar con la técnica recomendada durante la fase higiénica del tratamiento periodontal. Utilizar el cepillo que recomienden los investigadores.
- Realizar nuevamente el cepillado con una crema dental libre de peróxidos. Utilizar la pasta que recomienden los investigadores.
- Colocar otro tanto de Periactil® en el área operada, dejarlo sin enjuagar.
10. Citas de control
- Control al mes, tres, seis y nueve meses y al año de realizado el procedimiento quirúrgico.
- Se realiza el sondeo y la toma de biopsias posquirúrgicas.
- Se calculan los índices de placa y hemorragia gingival.
- Toma de radiografía a los tres meses de la intervención en los casos en que el tiempo lo permita. Sondeo final y valoración de la movilidad de las piezas intervenidas.
11. Técnicas de recolección de datos
Se utiliza para la recolección de los datos la historia clínica con los siguientes aspectos: datos personales generales, antecedentes patológicos personales y familiares, periodontograma, índices de placa y hemorragia con lo que se conforma el expediente. Se adjuntan las radiografías y otros datos propios del estudio.
12. Técnicas de procesamiento y análisis de resultados
Utilizar programas computarizados para el vaciamiento y análisis estadístico de la información obtenida durante el estudio. Resumir la información con las medidas básicas aportadas por la bioestadística descriptiva (porcentajes, modas, desviaciones estándar y medidas de asociación). Presentar los resultados en forma de tablas y gráficos.
13. Recursos
A definir por el equipo investigador.
a. Fuentes bibliográficas y documentales
Alnandar, J., Brunelle, J., Kingman, A: Destructive periodontal Disease in Adults 30 Years of Age and Older in the United States, 1988-1994. National.
- Anusaksathien, O., Dolby, A: Autoimmunity in periodontal disease. J. Oral. Pathol. Med. 20:101, 1991.
- Bascones, A.: Tratado de Odontología. Segunda edición. Madrid, España, ©Ediciones Avances Médico-Dentales, S.L. 1998. Págs. 3305-3480.
- Baer, P., Stanley, H., Brown, K: Advanced Periodontal Disease in Adolescent. J Periodontol, 34: 533-9, 1963.
- Barrios, G: Odontología: su fundamento biológico. Iantros Ediciones. Bogotá, Colombia, 1993. Tomo I.
- Barrios, G: Odontología: su fundamento biológico. Iantros Ediciones, Bogotá, Colombia, 1993. Tomo II
- Benestad, H., et al: Some methods of assaying inhibitors of cell proliferation. 8: 961, 1980.
- Berkovitz, B: The structure of periodontal ligament: an update. Eur J Orthod 12:51, 1990.
- Berkovitz, B., Shore, R: Cells of the periodontal ligament. The periodontal ligament in health and disease. London, Pergamon Press, 1982.
- Bermúdez, D.: Cirugía Periodontal con Injerto Óseo. Trabajo final de graduación. Universidad Latinoamericana de Ciencia y Tecnología (Ulacit). San José, Costa Rica. Pág. 1-105, 1999.
- Brecx, M: Strategies and agents in supragingival chemical plaque control. Periodontology 2000. 15: 100-108. 1997.
- Caton, J., Nyman, S: Histometric evaluation of periodontal surgery. II Connective tissue attachment levels after four regenerative procedures, J Clin Periodontol 7:224, 1980.
- Calvin, Melissa: Reparación de heridas cutáneas. Heridas 10(1): 12-32. 1998.
- Compendio de Educación Continua en Odontología, Edición en español para Latinoamérica. Volumen III – No. 7 – Julio – Agosto de 1987.}
- Carranza, F., Perry, D.: Manual de Periodontología Clínica. Tercera Edición. Editorial Interamericana. México D.F., 1986. Págs. 3-262, 361-412, 496-497,517-573, 795-860, 990-998.
- Carranza, F., Perry, D.: Manual de Periodontología Clínica. México D.F. Nueva Editoral Interamericana S.A., 1988. Págs. 1-295.
- Carranza, F., Perry, D.: Periodontología Clínica de Glickman. Cuarta Edición. México D.F., Nueva Editorial Interamericana S.A., 1993.
- Carranza, F., y colaboradores: Periodontología Clínica de Glickman. Sétima Edición. México, D.F., Editorial McGraw-Hill Interamericana, 1993. Págs. 15-1904.
- Caton, J., Nyman, S.: Histometric evaluation of periodontal surgery. I. The modified Widman flap procedure, J Clin Periodontol 7:212, 1980.
- Caton, J., et al: Histiometric evaluation of periodontal surgery. II. Connective tissue attachment levels after four regenerative proceduires, J Clin Periodontol 7:224, 1980.
Clark R.A: Potential roles of fibronectin in cutaneous wound repair. Arch Dematol. 124:201-206 1988.
Cohen, B: Morphologycal factors in the pathogenesis of periodontal disease. Br Dent J 107:31, 1959.
Coto, M.C., Lastres, C.F: Raspado y alisado radicular en piezas afectadas periodontalmente. Trabajo final de graduación. Universidad Latinoamericana de Ciencia y Tecnología (ULACIT), 1999.
Curso de Control de infecciones del sistema IMS de la Hu-Friedy, 1999.
Crigger, M., et al: The effect of topical citric acid application on the healing of experimental furcación defects in dogs, J Periodontol Res 13:538, 1978.
- Dahlen, G., Bergenholtz: Endotoxic activity in teeth with necrotic pulps. J Dent Res 59(6):1033-40. 1980.
- Dwyer, T., Torabinejad, M: Radiographic and histologic evaluation of the effects of endotoxin on the periapical tissues of the cat. J Endodon. 7(1):31-35. 1981.
- Elek, S.D., Cohen, P.E: The virulence of staphylococcus pyogenes for man: a study of the problems of wound infection. Brit. J Exp. Pathol. 38:573, 1957.
- Enciclopedia Temática. Biología Argus Vergara. Lectus Media. Florida, U.S.A.
- Feoli, E., Arrieta, A., Murillo J.: Cicatrización regenerativa con Periactil® en cerdos. Estudio Preclínico, Universidad Nacional Autónoma, Escuela Veterinaria. Heredia, Costa Rica, 1999.
- Fukushima, H., Jamamoti, K., Hirshataa, K., Sagawa, H., Leung, K: Colonization and identification of root canal bacteria in clinically asymptomatic periapical pathosis. J Endodon 16:634-8. 1990.
- Genco, R., J., Goldman, H., Cohen B: Periodoncia. Segunda Edición. México D.F., Editorial Interamericana McGraw-Hill. 1995.
- Goldman, Henry: Enfermedad Periodontal, Parte VI: Cambios en la función que afectan el periodonto. Compendio de educación continua en Odontología. Edición Latinoamericana, Volumen III –No.6, 1987.
33. Gousenbourger C., Brecx M: La gingivite aigue nècrotique. Revue Belge de Medicine Dentaire. 37: 200-233. 1982.
Gousenbourger C., Brecx M: La gingivite aigue nècrotique. Revue Belge de Medicine Dentaire 1982; 37: 200-233 clorhexedine. Oral Microbiol Immunol 10: 319-320. 1995.
Greenstein, G: Supra and subgingival irrigation: Practical application in the treatment of periodontal disease. Compend. Contin. Educ. Dent., 13:1098, 1993.
- Heijl, L., Rifkin, B.R., Zander, H.A: Conversion of chronic gingivitis to periodontitis in squirrel monkeys. J Periodontol., 47:710, 1976.
37. Hirafuji, M., Shinoda, H: Increased prostaglandin I-2 and thromboxane A-production by rat dental pulp after intravenous administration of endotoxin. Archs Oral Biol; 39(11):995-1000. 1994.
Holt, S., Bramanti, T: Factors in virulence expression and their role in periodontal disease pathogenesis. Crit Rev Oral Biol Med 2:177-281, 1991.
Imai, S., Okahashi, N., Koga, T., Nizisawa, T., Hmada, S: Ability of several oral bacteria to bind human plasma fibronectina. Microbiol Inmunol. 28(8):863-71, 1984.
- Imai S, Okahashi N, Koga T, Nisisawa T, Hamada S: Habilidad de varias bacterias para enlazar la fibronectina humana plasmática. Microbiología Inmunológica. 28(8): 863-71 1984.
Isogai E, Hirose K, Fujii N, Isogai H: Three types of binding by Porphiromonas gingivalis and oral bacteria to fibronectin, buccal epithelial cells and erythrocytes. Arch Oral Biol 37(8)667-70 Aug 1992.
Jone, S.J., Boyde, A: A study of human root cementum surfaces and prepared for an examined in the scanning electron microscope. Z. Zellforsch., 130:318, 1972.
J. Perio 67:1138, 1996.
J. Perio 67:1041, 1996.
Katz, s., McDonald, J., Stookey, G: Odontología preventiva en acción. Programa de control de placa. Tercera Edición. Editorial Medica Panamericana, México, 1983.
46. Kenney and Ash: J. Periodontol 40:630-633. 1969.
Kelly, K., Williams, W., Colvin R., & Bonventre, J: Antibody to intercellular adhesion molecule-1 protects the kidney against ischemic injury. Proc Nat. Acad. Sci, USA 91, 812-6, 1994.
Kurkinen, M., et al: Sequential appearance of fibronectin and collagen in experimental granulation tissue, Lab Invest 43:47, 1980.
Lamster and Novack: Crit Rev Oral Biol Med. 3: 31-60. 1992.
Leslie, P.G., James, L.H: Histología, texto y atlas. Editorial McGraw-Hill Interamericana. México, D.F, 1997.
Löe, H., Anerud A.., Boysen, H y Smith, M: The Natural History of Periodontal Disease in man. The rate of periodontal destruction before 40 years of age. J Periodontol., (49):607, 1978.
Loesche, W: The Diagnosis and Treatment of Anaerobic Periodontal Infections DMD, PhD University of Michigan Scholl of dentistry and School of Medicine. Infect Med 15:(11) 788-790, 792-797. 1998.
Loesche, et al: Infect Immun. 42: 659-667. 1983.
Melcher, A.H.: On the repair potencial of periodontal tissues, J Periodontol 477:256, 1976.
Miyasaki, et al: Infect Immun. 53:154-160. 1986.
Morrison, D: Endotoxins and disease mechanisms. Ann Rev Med; 38: 417-32. 1987.
Nabers, C., Stalker, W.: Periodontal Therapy. B.C.Decker Inc. Ontario, Canada, Pág. 1-194, 1990.
Newman, M., Carranza, F.: Periodontología Clínica. Octava Edición. México D.F., Editorial McGraw-Hill Interamericana, 1988. Págs. 14-813.
Nolte, W.A: Mocrobiología Odontológica. Cuarta Edición. México D.F., Nueva Editorial Interamericana S.A., 1985. Págs. 206-243.
Özmeric, N., Belgin, K., Berker, E., Bulut S: The Correlation of Gingival Crevicular Interleukin-8 Levels and Periodontal Status in Localized Juvenile.
Page, R., Schröeder, H: Periodontitis in man and other animals. A comparative review. Basel, Karger, 1982.
Periodontitis J Periodontol 69: 1299-1304. 1998.
Pearlman, B: Long term periodontal care. A comparative retrospective study. J Periodontol. 64:723-729. 1993.
Perraudine, J: The importance of saliva. Biopole. New World Health. 1998-1999.
Ramfjord, S.P.: Changing concepts in periodontics, J Prosthet Dent52:781, 1984.
Ramfjord, S.P., et al: Four modalities of periodontal treatment compared over 5 years, J Clin Periodontol 14:445, 1987.
Reich, E: Mouthrinses and Periodontal Disease. 1998.
Retana, A., Rojas K: Manejo por especialistas en Odontología General Avanzada del paciente periodontalmente afectado. “Descripción de una técnica de colgajo”. Universidad de Costa Rica, 1997.
Robbins, S.L., Cotran, R.S: Pathologic basis of disease. 2d ed. Philadelphia, WB Saunders Co, 1979.
Robertson P.B.: Surgical periodontal therapy: indications, selection and limitations, Int Dent J 33:137, 1983.
Ruffer, M: Studies in the paleopathology of Egypt. Chicago, University of Chicago Press, 1921.
Rylander, et al: J Periodontol Res. 10: 315-323. 1977.
Saglie, F.R., Johansen, J.R., Feo, M..F: Superficie del diente luego del raspado y alisado radicular: Estudios con Stereomicroscopio y con microscopio electrónico de barrido. Art. No 6 de Educación Continua en Odontología, Edición Latinoamericana; 1987.
- Schein and Schilder: Endotoxin content in endodontically involved teeth. J. Endodon. 1(1): 19-21. 1975.
- Schonfeld, S., Greening, A., Glick, D., Frank, A., Simon, J., Herles, S: Endotoxic activity in periapical lesions. Oral Surg 53(1):82-87.
- Schröeder, H.E., Listgarten, M.A: Fine structure of the developing epithelial attachment of the human teeth. In Wolsky A., editor: Monographs in the developmetal biology, vol II, Basel, Switzerland, 1971.
Seltzer, S., Farber, P: Microbiologic factors in endoodontology. Oral Surg, Oral Med, Oral Path, 78; 634-45. 1994.
- Selvig, K: The fine estructure of human cementum. Acta Odontol., 23:423, 1965.
- Slots, J.: Subgingival microflora and periodontal disease. J Clin. Periodontol. 6:351, 1979.
- Sznajder, N., Carranza, F.: Compendio de Periodoncia. Quinta Edición. Buenos Aires, Argentina. Editorial Médica Panamerica. 1996. Págs. 1-222.
- Takata, T., et al: Ultrastructure of regenerated junctional epithelium after surgery of rat molar gingiva, J Periodontol 57:776, 1986.
Takei , H., Han, T., Carranza, f., et al: Flap technique for periodontal bone implants-papilla preservation technique. J Periodontol 56:204, 1985.
Takahashi, K., Lappin, D., Kiname, D: In situ localization of cell synthesis and proliferation in periodontitis gingiva and tonsillar tissue. Oral Diseases 2 (3) 210-6, 1996.
- Torabinejad, M., Walton, R., Ogilvie, A: Periapical pathosis In: Ingle J, Taintor JF, eds. Endodontics, Third ed. Philadelphia: Lea and Febiger, 419-445. 1985.
- Watanabe, K: Prepuberal periodontitis: A review of diagnostic criteria, pathogenisis and diferential diagnosis. J Periodont. Res. 25:31, 1990.
- Wilderman, M., Pennel, B., King, K., Barron, J: Histiogenesis of repair following osseous surgery. J Periodontol 41:551, 1970.
Winther, B., Farr, B., Turner, R., et al: Histopathological examination and enumeration of polymorphonuclear leukocytes in the nasal mucosa during experimental rhinovirus colds. Acta Otolaryngol. 1984; Suppl. 413:19-24.
- Yamasake, M., Nakane, A., Kumazawa, Hashiaka, K., Horiba, N., Nakamura: Endotoxin and gram-negative bacteria in the rat periapical lesion. J Endodon; 18(10):501-4. 1992.
- Zareie, M., McKay, D., Garret, G., Kovarik M., Perdue, H: Monocyte/ Macrophage evoke epithelial dysfunction: indirect role of tumor necrosis factor American Physiology Abstracts. 5:0172C. 1998.
- __________________. Topical Antimicrobials for Periodontal Therapy in General Practice. United States Institute of Dental Research. Walter Reed Army Medical Center. 1998.
B. FUENTES DE INTERNET
1. Periactil®. Página oficial en Internet.
En URL http://www.geocities.com/periactil
Periactil®. Protocolo periodontitis.
En URL http://www.geocities.com/periactil/Proto1.html
Periactil® . Acción regenerativa de Periactil® en el periodonto.
En URL http://www.geocities.com/periactil/Periodont.html
Periactil® solución. En URL http://www.geocities.com/periactil/Max2.html
Periactil® . Medicamento de nueva generación introducido al uso clínico en Costa Rica. En URL http://www.geocities.com/periactil/Max3.html
Periactil® . Nueva y poderosa droga con perspectivas para la corrección del asma. En URL http://www.geocities.com/periactil/maxgel1.html
Periactil® . Información general.
En URL http://www.geocities.com/periactil/Max4.html
McCoy, C., R. y Defalco, F., G. United States Patent.
En URL http://www.uspatent.com (Patente número 5, 310, 419).
C. FUENTES DE COMUNICACIÓN PERSONAL
- Arroyo, Walter. Técnico en Patología, Hospital San Rafael de Alajuela, 2001.
- Camacho, Cantillano E., M., M.Sc, 2000 – 2001.
- De la Cruz, Y. Odontóloga., M.Sc, ULACIT, 2000.
- Feoli, E. Médico, M de Química 2000 – 2001.
- Gil de Gibaja, R., Médico Especialista en Cirugía., 2001.
- Lizano, L., Microbióloga., 2001.
- Piza, E., J., Médico Patólogo., 2001.

Deja una respuesta